HUMAN BRAIN MAPPING:小学时期阅读网络发育具有很强可塑性
2021-07-28 MedSci原创 MedSci原创
在典型的大脑发育过程中,不同区域在小学阶段的特定时期共同发育。
初等教育是学习学术技能的孵化器,有助于儿童成为一个有文化、善于交际和独立的人。在这个学习阶段,大脑会发生非线性和区域性的变化,但这些变化与学习成绩如阅读能力的关系尚不清楚。
Maaike Vandermosten等分析了41名儿童的纵向T1 MRI数据,以研究儿童早期(幼儿园结束-2年级结束)和高级阅读阶段(2年级结束-5年级中期)典型的皮质发育,并检测推测的阅读障碍儿童的偏离轨迹。

在考虑整体头部增长的情况下,通过直接计算两个时间点的脑图像之间的局部形态差异来定量脑结构变化。

(a)在阅读的早期(TP1-TP2)和高级(TP2-TP3)阶段,测试-重测数据(DKI-sample)的标度因子与1没有显著差异,但DYSCO样本的标度因子与1不同,表明每个阅读阶段的头部都有显著增长。(b)与横截面法相比,纵向法估计PBVC+标度的误差率更小。
应用该方法研究典型的皮质发育时,观察到属于阅读网络的左颞区和颞顶区在早期阅读阶段表现出增加,而在晚期阅读阶段表现出稳定。这表明阅读的自然可塑性窗口是在小学一年级,因此早于阅读干预的典型时期。
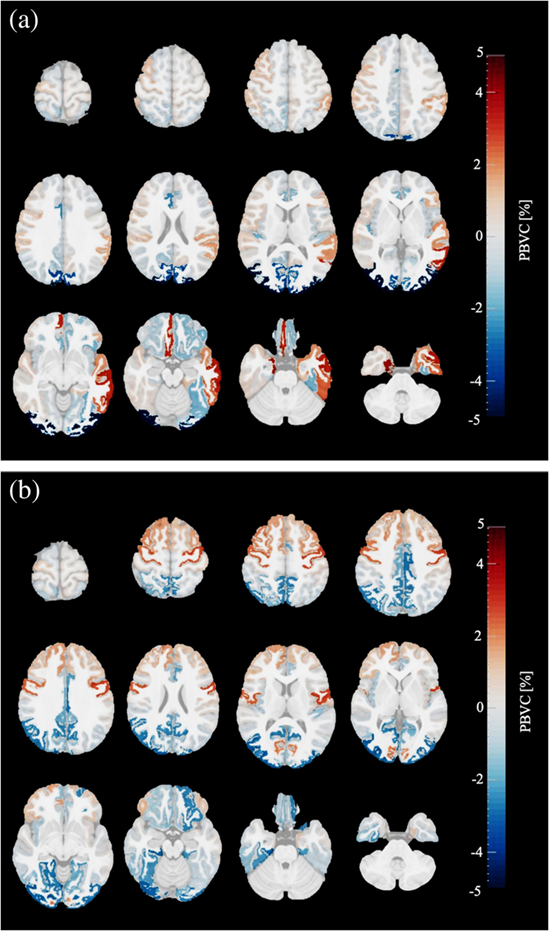
具有典型阅读技能的儿童在小学早期阅读阶段(n=23)和高级阅读阶段(n=20)每皮层灰质区域的平均脑体积变化百分比(PBVC+scaling)。红色区域表示体积增加,蓝色区域表示体积减少。颜色越亮,体积变化越大;越透明,体积变化的证据越低。
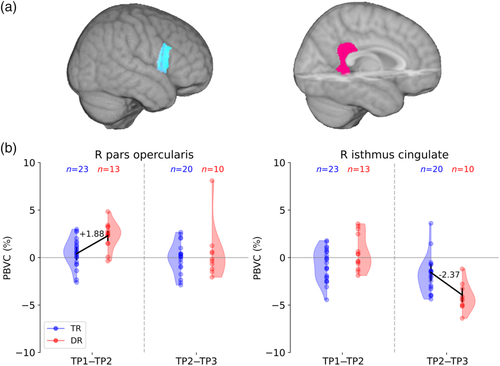
阅读障碍(DR)儿童在右侧额下回和扣带回的皮层发育与典型阅读者(TR)不同。(a)DR和TR的皮层发育模式不同,位于右侧盖部和扣带回峡部。(b)。线性回归模型显示,小学早期阅读障碍对右侧盖部回脑体积变化百分率(PBVC+Scaling)有正向影响(TP1-TP2),小学晚期阅读障碍对右侧峡部扣带回脑体积变化百分率(TP2-TP3)有负向影响。
在阅读障碍儿童的神经轨迹方面,观察到左侧阅读网络的灰质发育没有差异,而右侧IFG盖层(在阅读早期)和右侧扣带回峡(在阅读晚期)的神经轨迹不同,这可能反映了代偿性神经机制。
目前的研究获得了三个时间点的T1 MRI数据,以研究具有典型阅读技能的儿童和阅读障碍儿童在早期和晚期阅读阶段的神经发育。通过考虑头部生长、PBVC+缩放的纵向PBVC可靠地测量了皮层随时间的变化。研究结果表明,在典型的大脑发育过程中,不同区域在小学阶段的特定时期共同发育。早期阅读主要表现为左颞叶(顶叶)区体积增大,枕叶皮层体积减小;晚期阅读主要表现为额叶区体积增大,枕叶和顶叶区体积减小。这表明,在小学一年级,阅读网络具有更大的可塑性,因此,这可能促使预防和早期干预。此外,在阅读网络之外,即右侧IFG盖层和右侧扣带回峡部,发现了与阅读障碍相关的非典型神经发育轨迹,这可能代表代偿机制。
原文出处
Structural brain dynamics across reading development: A longitudinal MRI study from kindergarten to grade 5. https://doi.org/10.1002/hbm.25560
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#human#
91
#mapping#
102
#发育#
62