在骨科门诊中,腰痛是常见的主诉,一般急性腰痛经过休息、理疗、药物对症治疗可明显好转,常规不需拍摄腰椎影像学检查 (但超过2周持续腰痛或反复发作,则需进一步检查)。如腰痛反复发作,持续加重,疼痛超过3个月即为慢性腰痛,而此时,很多医生会给予患者“腰肌劳损”的诊断。慢性腰痛很常见,特别是长期久站久坐、从事重体力劳动工作者。很多慢性腰痛真的为“腰肌劳损”吗?又有哪些病因呢?长时间腰痛患者需要如何明确诊断呢?
慢性腰痛常见病因
从病因分类,腰痛常被分为两类:特异性腰痛和非特异性腰痛。特异性腰痛常有明显的原因,例如:感染、肿瘤、骨质疏松、骨折、炎症性疾病或马尾神经综合征。然而,80%-90%的腰痛是非特异性的,常没有公认的、特定的病因,且多为慢性、反复发作,很难被完全根治。尽管详细阐明慢性腰痛的具体病因仍具有很大的挑战,但随着技术发展,诊断性试验(局麻药注射或椎间盘造影)可鉴别90%慢性腰背痛患者的病因。DePalma等发现,在非特异性腰痛患者中,小关节源性腰痛,骶髂关节源性腰痛和椎间盘源性腰痛的患病率分别为31%,18%,42%。
椎间盘源性腰痛
椎间盘源性腰痛(Discogenic low back pain)不涉及由腰椎间盘突出引起的腰痛,它指由腰椎间盘自身内部结构的变化引起的腰痛,椎间盘外部结构是正常的,它的病理学特征是通过纤维环的放射性裂隙和随之的血管化肉芽组织和伤害性神经纤维沿着撕裂长入的组织修复过程。
通过腰椎间盘造影术,Peng等将椎间盘源性腰痛分为两种类型,即由于纤维环破裂引起的腰痛(Internal annular disruption, IAD)和由于终板破裂引起的腰痛,即终板源性腰痛(Internal endplate disruption, IED),这种分型方法有充分的临床和理论根据。临床上这两种类型的腰痛都要通过腰椎间盘造影术确诊,操作过程、放射状撕裂方式和疼痛反应判定完全一致。疼痛的椎间盘在造影剂注射过程中,造影剂要么通过放射状纤维环撕裂流向椎间盘外方,要么通过放射状终板撕裂流向椎体,两者都诱发患者平时的腰痛反应。
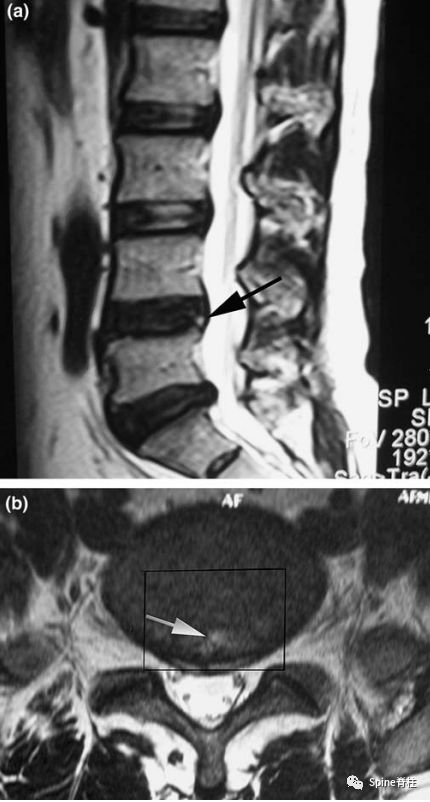
箭头所指为HIZ高信号区,是纤维环破裂引起的腰痛明显的磁共振征象
(Peng B. Eur Spine J 2006;15(5): 383-87)
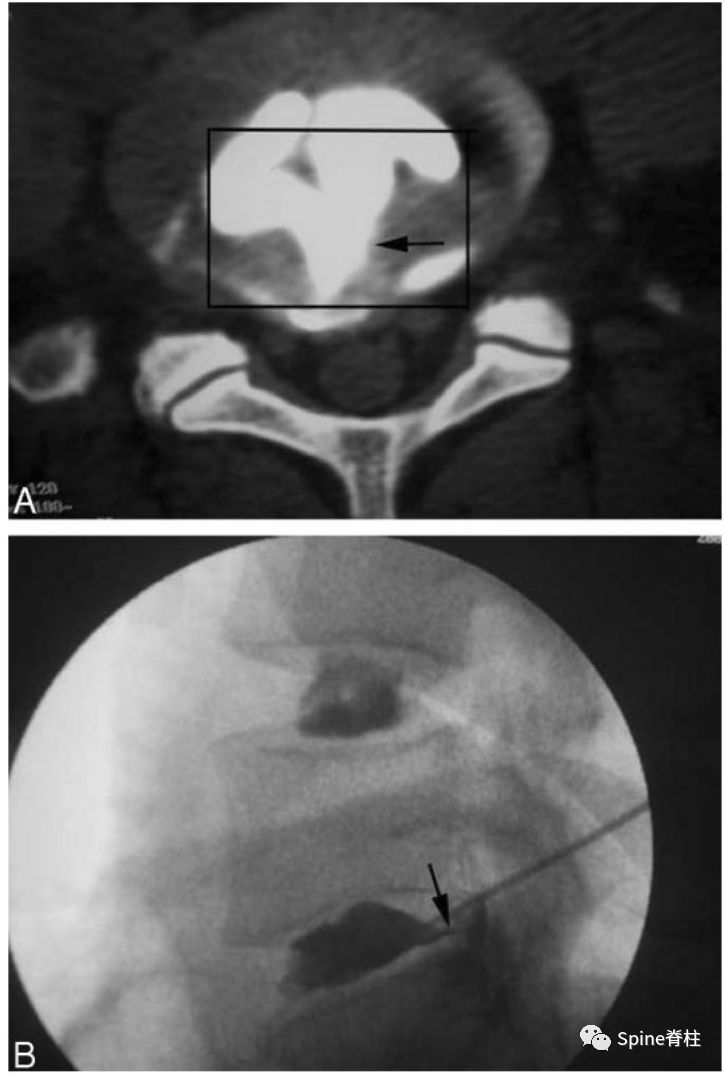
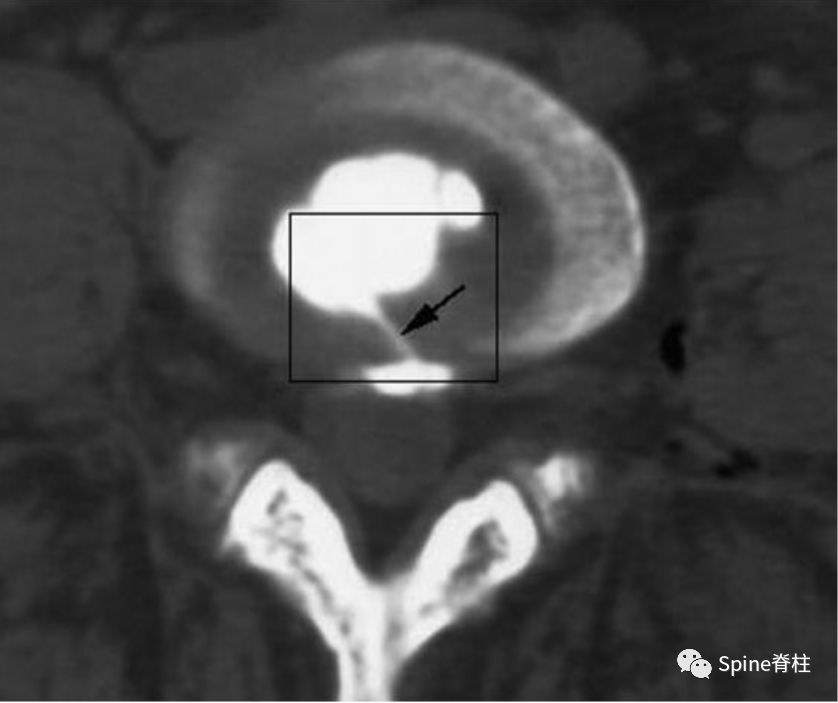
椎间盘造影后CT平扫所显示破裂的纤维环(即为疼痛的椎间盘),且造影剂流经至HIZ高信号区,提示椎间盘源性腰痛的诊断。(Peng B. Spine 2006;31(5): 560-66)
组织学研究发现疼痛椎间盘的组织病理学特征是椎间盘后方形成炎性血管肉芽组织条带区。在所有疼痛椎间盘的肉芽组织区域内均有大量的巨噬细胞浸润。巨噬细胞不但是炎症阶段具有吞噬功能的主要细胞,同时分泌大量的生长因子和细胞因子这些因子对细胞增殖分化肉芽组织形成新血管生长有明显的刺激作用。椎间盘源性腰痛的病理生理学另一特征是疼痛椎间盘肉芽组织中有大量的肥大细胞聚集。肥大细胞是产生炎性介质的重要细胞之一,它通过释放细胞颗粒中所含的组织胺、羟色胺嗜酸性粒细胞趋化因子和肝素以及慢反应物质,增强急性及慢性炎症反应,促进成纤维细胞活化增殖和胶原合成,在多种器官组织的纤维化过程中起重要作用。肥大细胞在疼痛椎间盘的聚集可能与椎间盘内的新血管形成和椎间盘组织的纤维化过程有密切的关系。
原则上 , 任何接受神经支配的腰椎结构可能是腰痛的起源部位。椎间盘是这样一个结构 , 纤维环的外 1/ 3 和终板富有神经支配 , 这构成了椎间盘源性腰痛的解剖基础。人类椎间盘后方由窦椎神经支配。窦椎神经由同节段脊膜返支和交感神经灰交通支的分支组成。交感神经灰交通支的分支支配椎间盘的侧方。椎间盘的前方仅由围绕前纵韧带的交感神经丛支配。分布于椎间盘的感觉神经主要是伤害性的,也有少量的本体感觉神经分布。交感神经有传递痛觉的交感传入神经和少量的血管运动性传出神经。节后交感传出和交感传入神经的密切关系反映了椎间盘类似于内脏器官的特性,从而提示椎间盘源性腰痛是具有内脏痛的性质(是一种椎间盘源性的牵涉痛)。
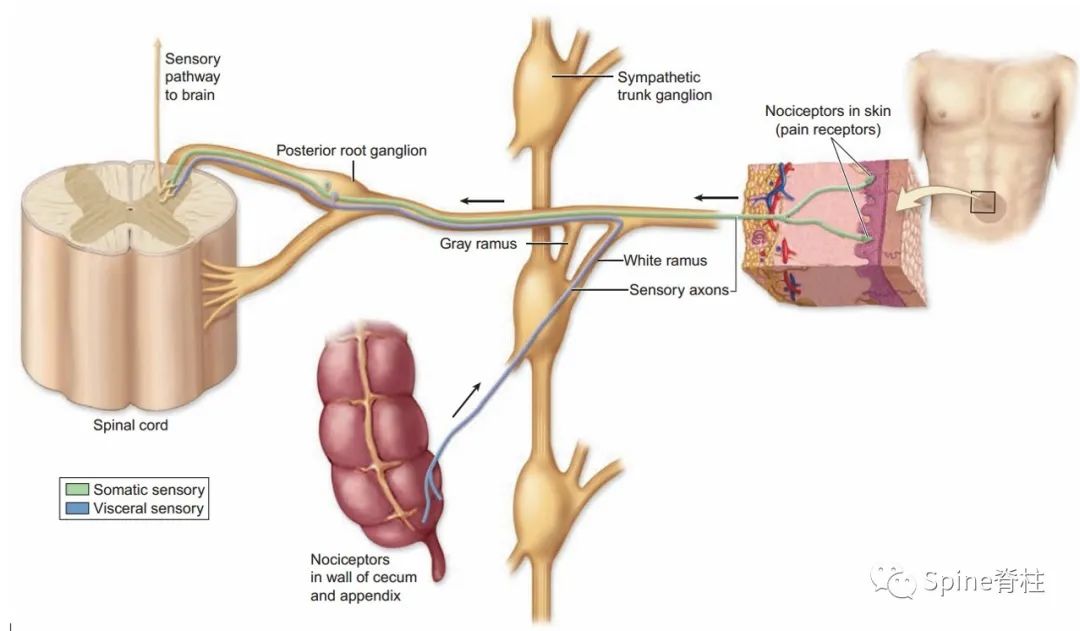
图示:阑尾病变引起的脐周牵涉痛
目前认为,椎间盘源性腰痛主要病理学特点是纤维环的撕裂,血管肉芽组织从纤维环外层向内层逐渐长入,退变髓核释放出大量的炎性介质,这些炎症介质和间盘内缺血压力改变致敏疼痛感受器,从而引起腰痛。
另外,Peng等的一项研究显示,椎间盘造影术后CT上表现的纤维环撕裂是组织学上自髓核到纤维环后方的肉芽组织条带区内,存在丰富的P物质(SP)和神经丝蛋白(NF)阳性神经。由于SP阳性神经纤维已被公认是具有伤害传入性的,当造影剂由髓核向后方流出纤维环外层时,注射产生的压力作用于分布于肉芽组织中的神经纤维,产生腰痛复制。这种疼痛复制随着造影剂流出纤维环,椎间盘内压力消失,疼痛随之减轻或消失。提示椎间盘后方神经分布广泛的肉芽组织条带区是椎间盘造影术疼痛和椎间盘源性腰痛的起源部位。
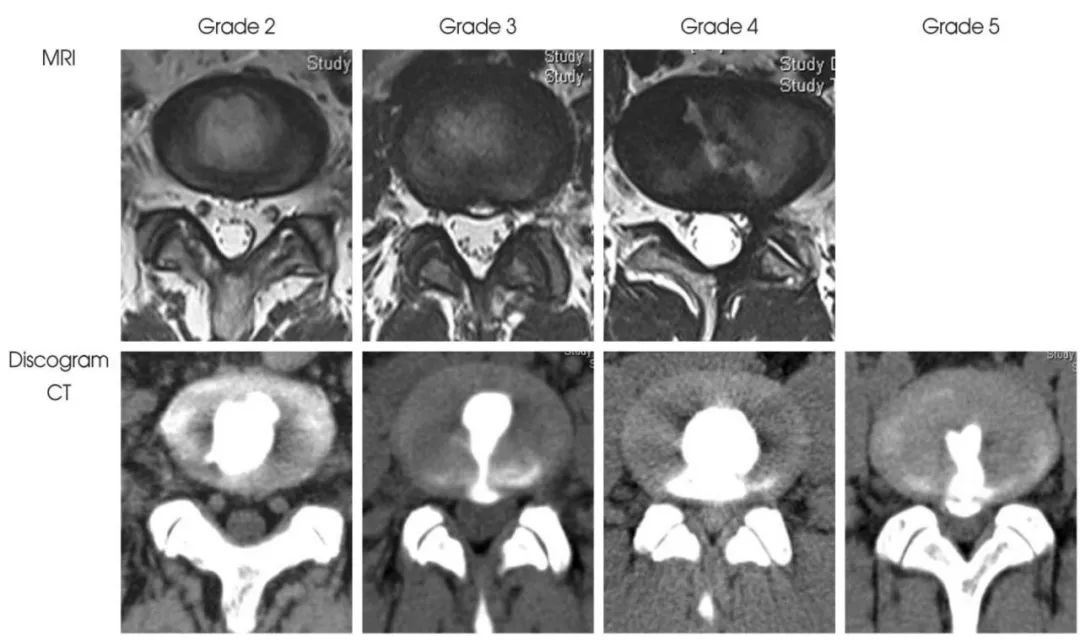
椎间盘破裂分级MRI及造影后CT示意图
终板损伤主要包括两种类型:Schmorl结节和终板退行性改变,终板退行性改变是Modic等根据软骨终板下骨性终板和相邻骨髓磁共振的信号强度的变化而提出,又称Modic改变。
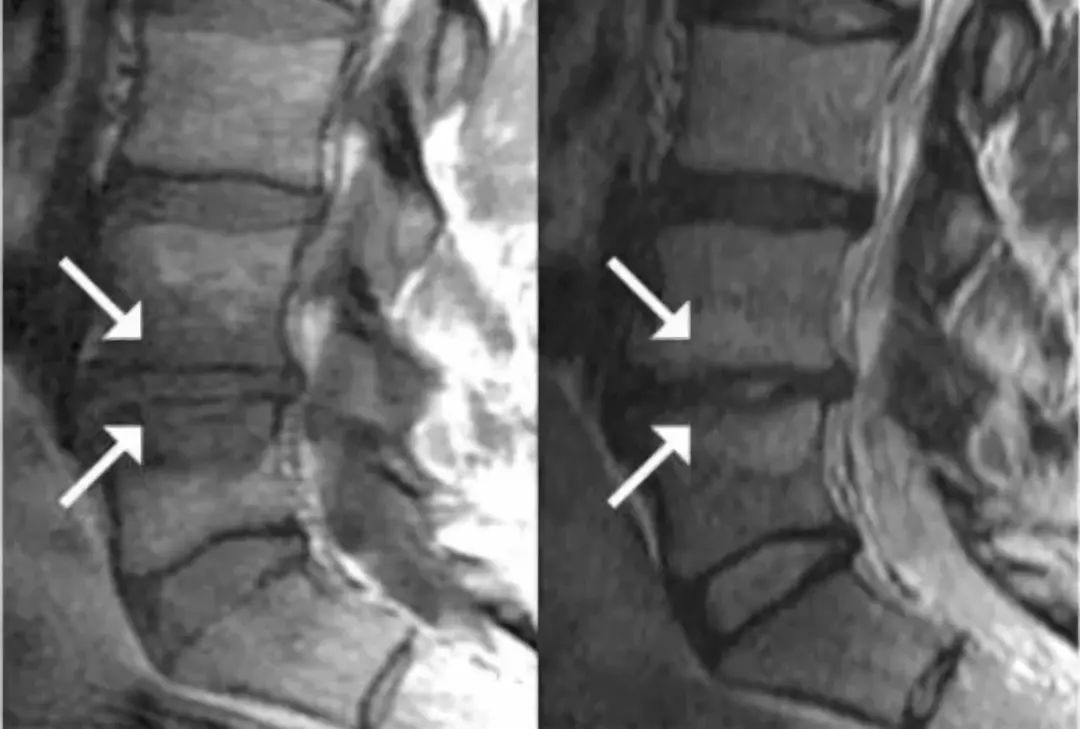
Modic 1型 (T1低信号,T2高信号):终板区水肿表现
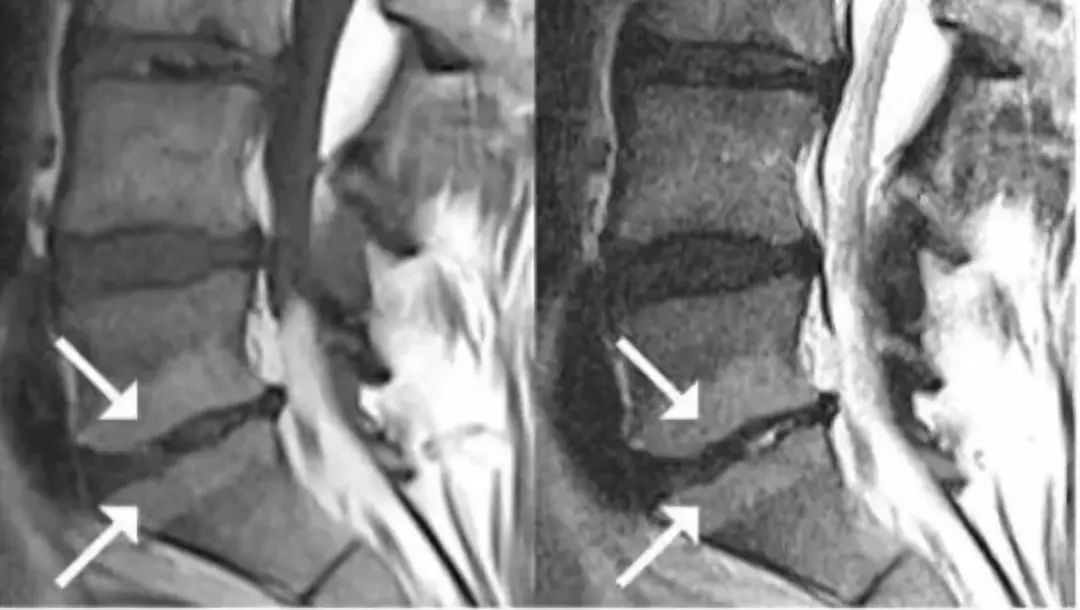
Modic 2型 (T1高信号,T2等信号或轻度高信号):终板区脂肪沉积
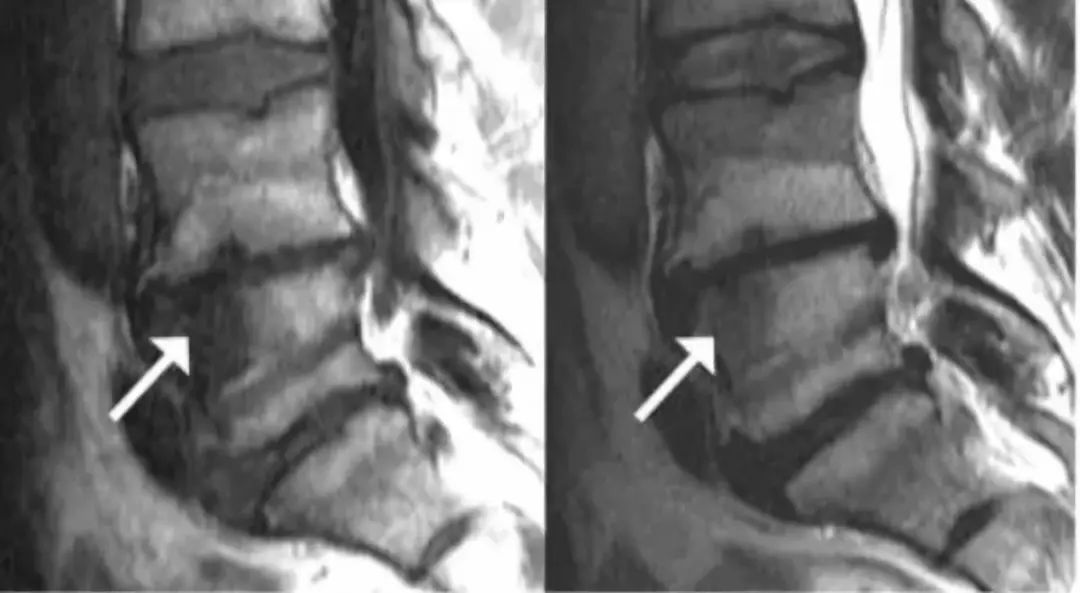
Modic 3型 (T1,T2均低信号):终板区骨质硬化,单纯3型很少见。箭头所指为3型表现,L4,L5椎体上缘的后半部分及S1上缘为Modic 2型改变。

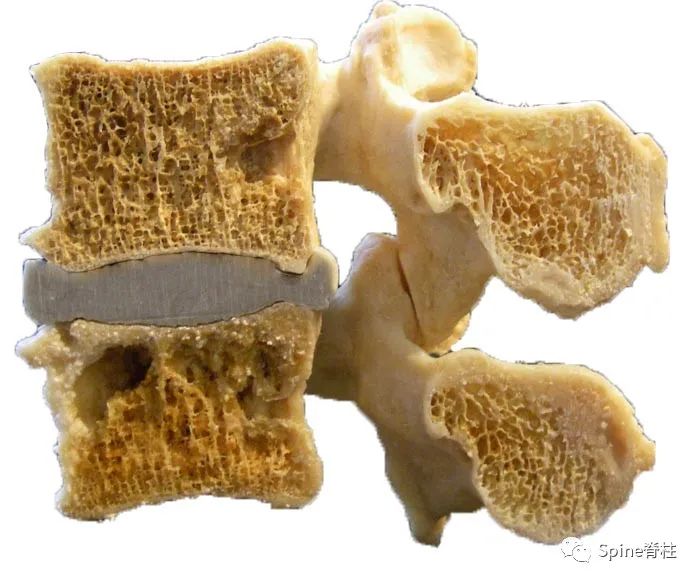
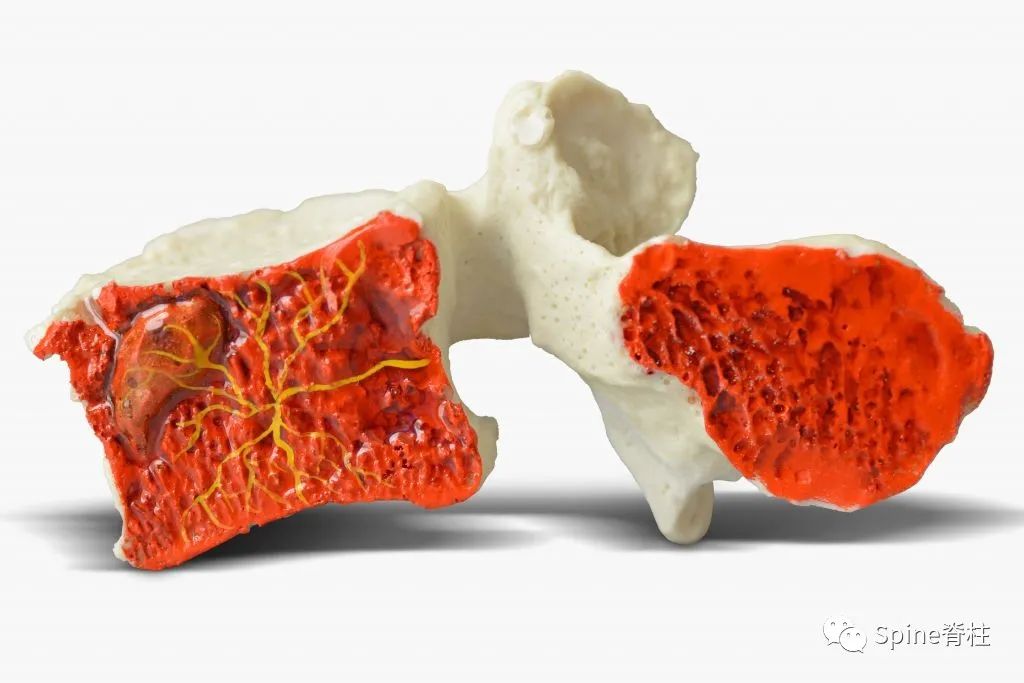
终板部位富含神经支配,终板神经的密度近似于纤维环,并且存在终板损伤,强烈提示终板是腰痛的一个重要来源。终板破裂引起的椎间盘源性腰痛发病机制从理论上推断应与纤维环破裂引起的腰痛一致。终板损伤产生疼痛的可能机制是:创伤、炎症或骨坏死可引起终板损伤处病灶释放炎性因子如缓激肽和前列腺素类物质,这些因子能够致敏通常对机械刺激无反应的静止伤害感受器。运动中椎间盘内的压力变化激活终板损伤病灶处的伤害感受器引起腰痛。在椎间盘造影过程中,造影剂总是流向磁共振显示的终板损伤处。而纤维环破裂引起的椎间盘源性腰痛患者,当行腰椎间盘造影术时,造影剂总是通过破裂的纤维环裂隙流向椎间盘的后外侧。这也是鉴别终板源性腰痛和由纤维环撕裂引起的椎间盘源性腰痛的主要方面。

终板破裂分级示意图

许莫氏结节(箭头所指),椎间盘造影后提示许莫氏结节为疼痛来源后行腰椎融合术
对于大部分椎间盘源性腰痛病人来说,保守治疗如药物、理疗、卧床休息、按摩等可能是有效的方法,但应避免应用无效的营养神经(比如甲钴胺)和脱水药物(比如地奥司明)治疗。但对于一些渐进发展的慢性病人,通过各种非手术方法治疗无效,可依据具体情况,考虑微创手术【椎间盘内亚甲蓝注射、IDET、射频、L2神经根阻滞、腰椎间盘分流术等】或传统的开放性手术【融合、非融合技术、内镜技术等】。
小关节源性腰痛
小关节源性腰痛 (facetogenic pain) 是指腰椎小关节的任何部位功能和结构上的异常导致的疼痛,包括纤维囊、滑膜、软骨和骨。
以往关于慢性腰痛的研究主要集中在椎间盘源性疼痛,然而随着研究的深入,腰椎小关节疾病引起的疼痛逐渐引起人们的重视。解剖研究发现,每个小关节接受来自同水平和上一水平的脊神经后部主分支的产生的内侧分支的双重神经支配。例如,L4-L5小关节的下极接受L4内侧小分支的支配,而上极接受L3内侧小分支的支配。组织学研究发现,腰椎小关节存在丰富的Ruffini型神经末梢、环层小体和游离神经末梢。在极少数情况下,小关节源性疼痛是由于一个特定的创伤性事件导致的(即与过度屈曲、后伸相关的高能量损伤),更常见的是,它由于重复的应力和/或累积的低能量损伤引起的慢性炎症反应导致小关节增生、关节面积液、关节囊肿胀,刺激分布于小关节上的神经末梢,随后产生疼痛反应。另外,小关节面的炎症因子可通过狭窄的椎间孔刺激脊神经导致化学性神经根炎。小关节源性腰痛发病常常是隐秘的,常见诱发因素有腰椎滑脱、椎间盘退行性病变和高龄。
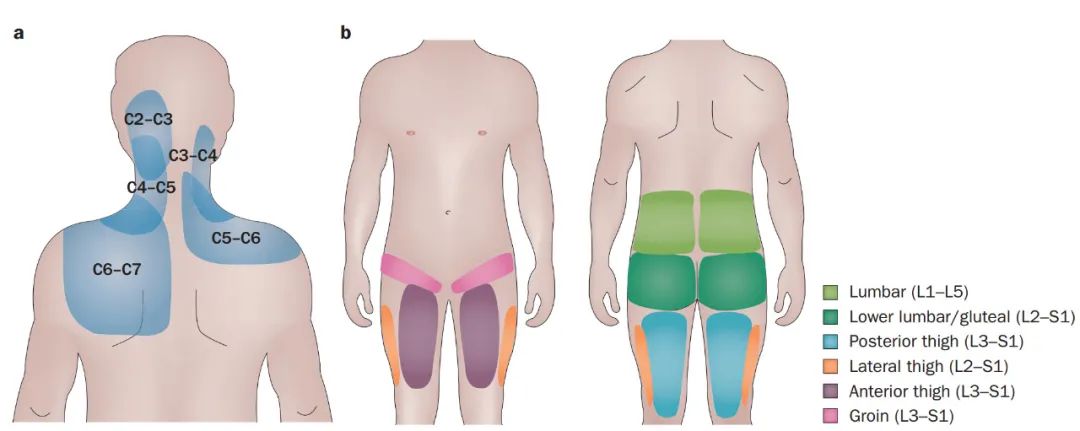
图 | 颈腰椎小关节源性疼痛分布模式图
a | 颈椎小关节源性疼痛分布图。b | 腰椎小关节源性疼痛分布图。这是来自多项研究的腰椎小关节源性疼痛分布的综合图。腰部和臀部是最常见的疼痛部位。尽管此图未显示,但疼痛也可能发生在膝以下,但相对较少。
骶髂关节源性腰痛
骶髂关节源性腰痛 (Sacroiliac joint pain) 是指来自于骶骨与髂骨相连接处的局部区域疼痛反应。且疼痛可被骶髂关节处激惹反应复制,选择性骶髂关节局麻药注射可缓解疼痛。
骶髂关节为可动的滑膜关节。骶髂关节疼痛可以分为关节内原因(感染,关节炎,脊椎关节病和恶性肿瘤)和关节外原因(肌腱断裂,骨折,韧带损伤和肌筋损伤)。对于骶髂关节源性腰痛的损伤机制,多认为是轴向载荷和旋转的组合。危险因素包括下肢不等长,步态异常,创伤,脊柱侧弯,腰椎融合手术后骶骨固定,重体力劳动,妊娠。骶髂关节后部感觉神经来自S1,S2和S3背侧支及 L4和L5神经后支共同支配,而骶髂关节的前部是由腰骶丛派生的感觉神经支配。免疫组织学发现,骶髂关节整个关节囊、韧带和软骨下骨存在丰富的伤害感受器和本体感受器,这表明损伤任何周围组织都可导致疼痛。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言










#常见病#
80
#慢性腰痛#
62