新情况!DRG已成常态,医生不会看病了?预防性诊疗似乎受限!DRG改变了医生的行医习惯,继医患矛盾后,隐藏的医、保矛盾更需警惕
2024-07-18 梅斯头条 MedSci原创 发表于上海
继医患矛盾之后,我们更应该警惕医、保矛盾
DRG付费已成常态,
医生不会看病了?
过去的治病经验为何会被DRG影响?
现在可以说,DRG医保支付方式已经成为了常态,全国大小医院基本都已落实,到2024年底医保统筹地区和医疗机构全覆盖的局面也已然形成。作为一名医生,不能再去抱怨,也不能采取消极态度,因为这改变不了什么,要怀着解决问题的心理去面对目前所出现的一切问题。
DRG实施3年多来,有关它的评价出现了截然不同的看法,有的医生认为DRG对于医生的要求过于苛刻,明明干了活却又扣钱,看病时要学会算账,患者就医体验下降,在规定的框架里看病变得越来越保守,医保话语权太大、管得太严,医保说啥就是啥,不尊重医生的意见。

但也有医生拿出数据,肯定了DRG带来的巨大作用,认为DRG终结了按项目付费的“花钱如流水”,从制度上减少了不必要的过度医疗。医保控费省了很多钱,但总体诊疗水平和之前相比并无太大差别,这鼓舞了大批DRG的支持者。
例如,浙江金华某医保部门一名工作人员以一份调研进行举例,在浙江某肿瘤专科医院 2020~2022 年 37 万多个 DRG 付费病例中,患者平均住院日从 3.92 天下降到 3.65 天;患者住院均费从 1.62 万降到了 1.45 万左右,而自费比例没有明显提升。
他说道:“DRG起的作用就是鞭策作用,事实证明,有些不必要的操作就是过度诊疗,以前按项目付费时医保全部买单,充当于一个冤大头的角色,根本难以发现这些问题,所以医保费用连年上涨。有了制度性的监督后,过度诊疗已经被很好地遏制了,患者住院天数下降是一个证据,患者住院费用下降是另一个证据。试想,在DRG的付费模式下,单单一家医院人均费用就能节省近2000元,如果DRG覆盖全国,那节省下来的不必要的费用是难以想象的。”
费用确实节省了下来,但这也给医生们的行医带来了不便,一些医生最新反映,由于DRG禁止了之前临床上的很多操作和用药,导致他们不会看病了。这些行为通常被医保部门认为是过度诊疗、超标准用药,但在一些医生看来,它们都是经验性的诊疗,在长达几十年的时间里都是这样操作的,突然说不规范,短时间内很难适应。
例如,现在医院里肿瘤患者的化验单子开得是越来越少了,针对疑似肿瘤的患者你可以开 CT 和病理,但是不能检查肿瘤指标,开了就要被DRG 扣钱。医保局对此做出的解释是:患者只是有症状,并非肿瘤确诊,不能检查肿瘤指标,按照文件,只有肿瘤患者才能开肿瘤指标,肿瘤指标对确诊肿瘤不能起到决定作用。放在以前,为了佐证患者的病情,医生通常都会选择给患者开一个肿瘤指标。
同样的情况,此前有一位神经外科的医生反映,他给一位患有梗塞性脑血管畸形的患者做了搭桥手术,术后6小时,他开了增强CT想要检查一下血管的情况,却被医保判定为重复检查,申诉也没有通过。
他指出:“搭桥后即时检查一下血管,6小时后再检查一下血管,出院时为了安心有时也会检查一下,很多年来我们都是这样做的,现在说这些都属于重复检查,一时间手足无措,把我们多年来积累的经验都打碎了,我们认为术后的增强CT是必要的,但医保不这么认为。”
不过也有医生认为所谓的经验性操作其实就是过度诊疗,他说:“我见了太多违背医学知识的过度检查、过度治疗,甚至看到很多年轻的医生已经把那些挣钱的手段当做是天经地义的,因为耳濡目染都在这样做,已经分不清对错了。DRG的目标只有一个,就是按照诊疗规范行医,它解决的是医疗资源的合理分配,但是它没有照顾到医生的收入需求,所以一些医生才会很反感。”
预防性、前瞻性诊疗似乎受限
医生的主观能动性受挫
有时候也爱莫能助
我们可以看到,DRG付费模式有些死板,不懂得变通,这就导致原本医生可以帮助患者预防、延缓疾病发展的治疗措施处处受限,医生的主观能动性发挥不出来,只能局限在条条框框里。
例如,临床上有一种质子泵抑制剂,对于慢阻肺患者急性加重,需要使用全身激素(如甲强龙40毫克/天)连续用5-7天,通常医生们会选择一种质子泵抑制剂来减少激素治疗所带来的胃酸分泌过多,从而避免发生上消化道出血。
但是,现在部分地区有医保文件规定,只有明确的消化道出血才能使用质子泵抑制剂,超范围用药就要扣钱。
对于质子泵抑制剂的限制,试想,如果一位老年患者既往有胃部手术病史,这次因慢阻肺急性加重住院,医生们采用较大剂量全身激素治疗,但是因为没有上消化道出血的证据,所以不能使用质子泵抑制剂,结果5天后该老年患者出现上消化道出血,导致病人住院时间延长,花费增加,医保支出也相应增加不少,到头来还是得使用质子泵抑制剂,你看,这难道不是得不偿失吗?
所以,一些DGR控费的规定确实限制了医生的主观能动性,如果当初不那么死板,允许医生进行有效的预防性用药,一些疾病的发展可能就不会那么糟。而且质子泵抑制剂便宜的只有几块钱,用个5-7天也就几十元钱,但是一旦发生上消化道出血,根据具体病情,费用就将多支出几千到上万。
再例如,近期有医生在论坛上反映过心衰用药的问题。心衰新四联的药物--沙库巴曲缬沙坦(ARNI类药物),这个已被各大指南都推荐的药物目前在临床上却应用甚少,医保部门规定这个药使用的适应症只有两条:一是原发性高血压,二是射血分数小于40%。
第一条容易判断,第二条的标准需要做彩超检查才能明确,但是很重的心衰患者不方便去做检查,病房里的心超又难以准确判断射血分数,这就导致医生很难为患者开出这个药。而且,不少心衰病人射血分数未必低于40%,但他确实有心衰,也能够从这个药中获益。
事实上,严格按照40%的射血分数来开药并不妥当,因为国际指南上显示,射血分数在41%~49%的心衰患者也建议使用ARNI类药物。
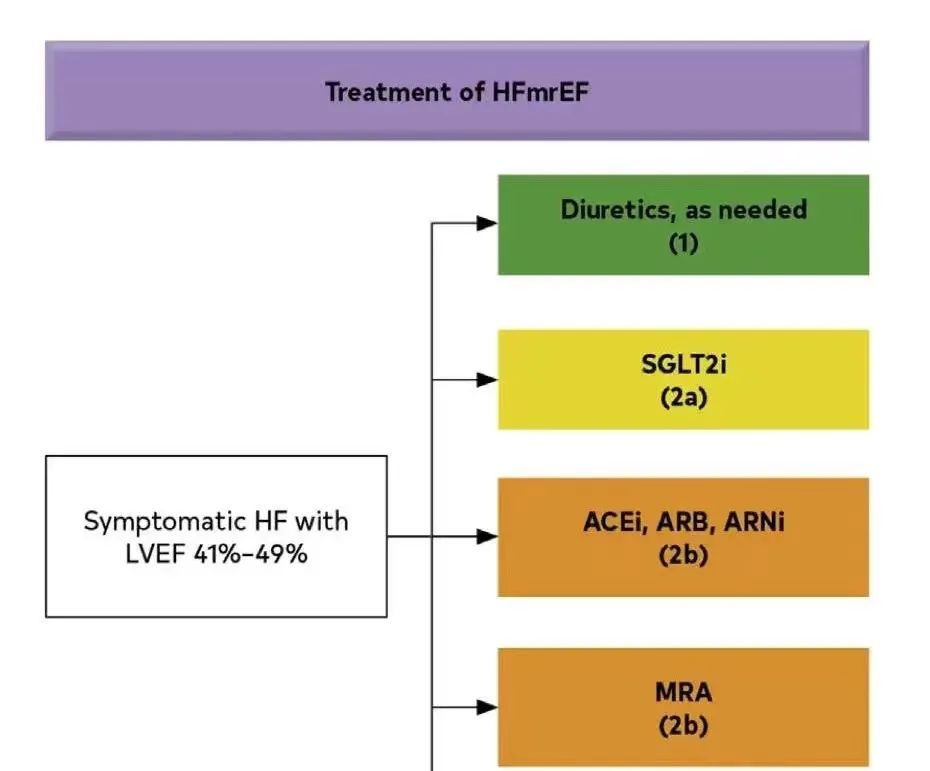
可由于医保的规定,就算医生想着为患者做更有预防性、前瞻性的治疗,也爱莫能助,因为不合现行医保标准。
继医患矛盾之后
我们更应该警惕医、保矛盾
众所周知,医生群体压力很大,社会责任重、职业风险高、培养周期长、体力脑力紧张,他们还面临沉重的加班值班负荷、越来越多的医患纠纷、越来越卷的职称晋升、滞后的薪酬绩效制度和分配机制、薪酬福利无法匹配工作强度,医生本来就有很多怨念。
当他们不得不遭遇DRG,诊疗受到掣肘,因为DRG而被扣钱、降薪时,当控费的压力直接传导至临床时,当医保监管以前所未有的高压态势压到医生头上时,对于这种医保付费模式,医生群体必然会唱反调。
唱反调,就会引起矛盾,这种矛盾是医生和医保之间的矛盾,它完全不同于医患矛盾,它很隐匿,但我们已经很清晰地慢慢感受到了。
例如,针对患者住院满15天必须出院的说法,问就是医保部门规定的。事实上,医保部门多次强调,自己并没有做出这样的规定。
患者想开进口药,被简单告知对不起,只能开集采药,问就是医保规定的。事实上,并没有这种死板的规定,大多数也是能开的,只是医院不想开(医院得有)。
医生辛辛苦苦干一个月,当工资被扣减时,问就是医院也不想扣,有苦说不出,要怪就怪医保吧。事实上,这是医院战略管理不到位,将DRG扣款的责任推给了一线医生,分摊到了临床一线,战略管理到位并且有担当的医院,从没有扣过医生一分钱。
……
你看看,这种医生和医保之间的矛盾隐隐约约,但是又特别尖锐,我们深感担忧。因为医务人员作为医疗服务、医疗保障的最终端,同时也是最重要的环节,如果DRG得不到医生的支持,医、保矛盾得不到有效缓解,医保改革带来的益处就会大打折扣,双向奔赴不只是在个人情感中能发挥巨大作用,在医生和医保之间同样如此。
在这里,必须要批评部分地市级医院。要知道,DRG付费模式未来只会往前冲,不会往后退,国家意志不可动摇,医院的战略管理要跟得上医保改革的步伐,最起码不能拖后腿,医院要正视问题,但不能制造问题。
目前,DRG支付方式改革还没有激发出医院控制成本的内生动力,依然实行着粗放的管理方式。表现之一便是不考虑不同学科之间的平衡,不合理匹配院内资源,直接将病种平均费用当作最高“限额”,实行单一的考核机制,费用持平或者结余则罢,只要某个科室或者某个病种手术超支了就算亏损,就要由一线医生担责。这种做法将本应医院承担的管理责任直接当成压力转嫁给医务人员,无疑加剧了医生对医保支付方式改革的抵触。
我们认为,随着DRG的全国普及,下一步,我们需要尤其关注医生和医保之间的矛盾,需要迫切地提升医院方面的战略管理能力,并且医院还需要深刻认识DRG的本质。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言