Radiology:不是所有放射科医生都能掌握CT结肠造影的判析!
2022-04-12 shaosai MedSci原创
在许多地区,内窥镜医生接受了广泛的质量保证培训以保证腺瘤检出率和粪便插管率,较高的腺瘤检出率与较低的结肠镜检查后CRC率有关。
在粪便血液检测的时筛查早期结肠直肠癌(CRC)和癌前病变是国际上最常使用的手段,可将死亡率降低约15%。在粪便血液检测呈阳性的个体中,大约50%会有潜在的结肠肿瘤。因此,粪便检测结果呈阳性的患者需要进一步的检查,通常是使用结肠镜检查,在无法进行结肠镜检查时,可以选择使用CT结肠成像(CTC)。CTC在检测CRC和大的息肉方面有很高的灵敏度。此外,荟萃分析发现,两种检查的3年癌症漏诊率(有时称为结肠镜检查后的CRC率或CTC检查后的CRC率)相似。
在许多地区,内窥镜医生接受了广泛的质量保证培训以保证腺瘤检出率和粪便插管率,较高的腺瘤检出率与较低的结肠镜检查后CRC率有关。然而,放射科医生并不接受相应的培训,同时CTC检查缺乏必要的资质认证,这与其他影像筛查项目形成鲜明对比。
近日,发表在Radiology杂志的一项研究进行了一项分组随机试验,以确定为期1天的CTC报告的个性化培训是否能提高有经验的放射科医生对6毫米或更大的病变的诊断敏感性,进一步反映出通过评估、培训和监测在CTC检查方面取得的重大改进。

本项前瞻性的多中心分组随机对照试验于2017年4月至2020年1月在英格兰和威尔士的国家卫生服务医院进行。CTC服务被分组随机分为干预(1天培训加反馈)或对照(无培训或反馈)两组。干预组的放射科医生参加了为期1天的研讨会,重点是培训CTC报告的判析,并有个性化的反馈。对照组的放射科医生没有接受任何培训。对6毫米或更大的病变的敏感性在基线和此后的1、6和12个月通过每个时间点的10个CTC扫描的判析进行测试。主要结果是1个月时各组之间每个病灶敏感性的平均差异,在调整基线敏感性后用多级回归进行分析。次要结果包括6个月和12个月随访时对扁平肿瘤检测的敏感性,以及对先前CTC经验的影响。
共有69家医院被随机分配到干预组(31组,80名放射医师)或对照组(38组,59名放射医师)。放射科医生经验丰富(判析了500-999次CTC扫描),并定期对CTC扫描进行判析(中位数,每年151-200次扫描)。与对照组(42.4%[655人中的278人];差异=20.8%;95%CI:14.6,27.0;P<0.001)相比,干预后一个月的敏感性有所提高(66.4%[992人中的659人])。在6个月(66.4% [861人中的572人] vs 50.5% [560人中的283人];差异=13.0%;95%CI:7.4,18.5;P < .001)和12个月(63.7% [487人中的310人] vs 44.4% [421人中的187人];差异=16.7%;95%CI:10.3,23.1;P < .001)时都保持改善的趋势。这种有益的效果适用于表现为扁平的病变(差异=22.7%;95%CI:15.5,29.9;P < .001),并且与职业经验无关(≥1500次CTC扫描:OR=1.09;95%CI:0.88,1.36;P = .22)。
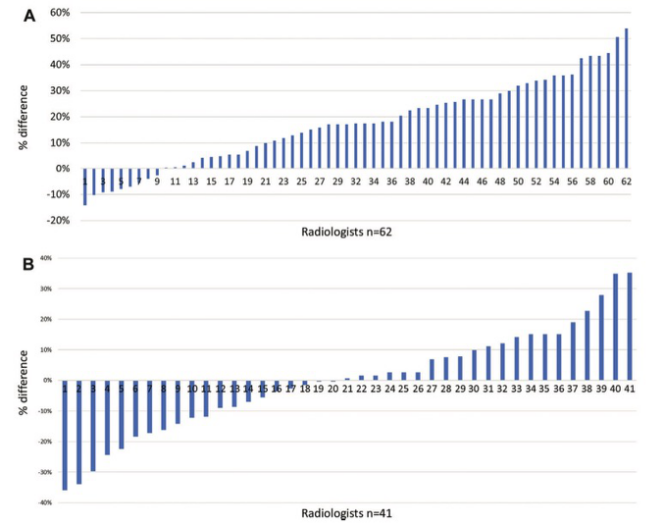
图 在检测结肠癌或6毫米或更大的病变方面,部分放射科医生的基线和1个月时每个病灶检测敏感性的差异
本研究表明,对于有经验的放射医师来说结果,为期1天的培训干预在检测CTC结肠造影(CTC)显示的结直肠肿瘤方面产生了持续的16.7%的改善,与职业经验、病变位置或形态学特征无关。鉴于本研究在放射科医生中观察到的改进,应该对CTC扫描及判析的放射科人员进行培训和持续评估,并在国家筛查计划中强制执行。
原文出处:
Anu E Obaro,Andrew A Plumb,Steve Halligan,er al.Colorectal Cancer: Performance and Evaluation for CT Colonography Screening- A Multicenter Cluster-randomized Controlled Trial.DOI:10.1148/radiol.211456
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#放射科医生#
72
#放射科#
119
#造影#
68