Nature Genetics:孕酮信号失调与产后出血的遗传关联:基因组大数据揭示新机制
2024-07-27 生物探索 生物探索 发表于上海
该研究通过识别与PPH相关的遗传位点,提供了对PPH遗传机制的深入理解,并为临床前预测PPH风险以及采取预防措施提供了潜在的分子标志物。
引言
在妊娠过程中,出血是一种常见且严重的并发症。妊娠早期出血通常发生在妊娠的前20周,可能预示着流产、异位妊娠或其他妊娠并发症。而产后出血(Postpartum Hemorrhage, PPH)则是产妇死亡的主要原因之一,每年全球约有10万名年轻且健康的女性因PPH而丧生。尽管PPH影响了超过十分之一的分娩,并且具有遗传性,但在遗传和分子层面上,PPH的研究仍然有限。
PPH的主要原因是子宫收缩乏力(uterine atony),占所有PPH病例的70%。其他原因包括胎盘滞留、分娩时的创伤以及先天性或后天性的凝血功能障碍。早期识别和正确管理PPH可以预防产妇的死亡和发病。因此,在分娩前评估PPH的风险具有重要的临床意义。虽然已有许多文献描述了详细的预测模型,但最近的综述表明,几乎一半的现有预测模型包含只能在产后获得的特征。
7月22日Nature Genetics的研究报道“Genome-wide association meta-analysis identifies five loci associated with postpartum hemorrhage”,通过对来自北欧六个队列的多达302,894名女性的基因数据进行全基因组关联研究(Genome-Wide Association Studies, GWAS),识别出了与妊娠各阶段出血相关的五个位点。研究发现,与PPH相关的基因位点涉及HAND2、TBX3和RAP2C/FRMD7,这些基因在子宫内膜组织中的调控过程中起重要作用。这些位点的变异与孕酮受体(progesterone receptor)的结合位点相关,表明PPH可能与孕酮信号传导的失调有关。PPH还显示出与出生体重、妊娠期以及子宫肌瘤的强遗传相关性。
在研究中,早期妊娠出血尽管没有在全基因组水平上显示显著的关联信号,但与多种人类特征存在强遗传相关性,提示其可能具有复杂的多基因病因。研究结果表明,PPH可能是由孕酮信号传导失调引起,而早期出血则是一个复杂的性状,可能与潜在的健康状况和社会经济地位有关,并可能包含尚未识别的遗传因素。
总之,该研究通过识别与PPH相关的遗传位点,提供了对PPH遗传机制的深入理解,并为临床前预测PPH风险以及采取预防措施提供了潜在的分子标志物。研究还强调了需要进一步研究来探索PPH和早期妊娠出血的分子病理机制,以更好地了解这些复杂的妊娠相关出血问题。

产后出血(Postpartum Hemorrhage,PPH)是指分娩后24小时内失血量超过500毫升的情况,是导致产妇死亡的主要原因之一。每年全球约有10万名年轻且健康的女性因PPH而丧生。尽管PPH影响了超过十分之一的分娩,并且具有遗传性,但在遗传和分子层面上,PPH的研究仍然有限。PPH的主要原因是子宫收缩乏力(uterine atony),占所有PPH病例的70%。其他原因包括胎盘滞留、分娩时的创伤以及先天性或后天性的凝血功能障碍。早期识别和正确管理PPH可以预防产妇的死亡和发病。因此,在分娩前评估PPH的风险具有重要的临床意义。虽然已有许多文献描述了详细的预测模型,但最近的综述表明,几乎一半的现有预测模型包含只能在产后获得的特征。
该研究通过对来自北欧六个队列的多达302,894名女性的基因数据进行全基因组关联研究(Genome-Wide Association Studies, GWAS),旨在识别与妊娠各阶段出血相关的遗传位点。具体来说,研究团队对三种出血表型进行了研究:妊娠早期出血(28,898例)、产前出血(3,236例)和PPH(21,521例)。
研究对象来自六个北欧队列,包括丹麦、爱沙尼亚、芬兰、冰岛、挪威和英国的女性。使用Illumina基因芯片对所有样本进行基因分型,并使用全基因组测序数据进行基因组数据的校准和填补。使用了一个内部的泛斯堪的纳维亚参考Panel进行数据填补,以确保基因型数据的准确性。
将基因型数据与表型数据进行关联分析,使用固定效应模型计算每个基因变异与出血表型之间的关联。为了增加统计效力,结合六个队列的数据进行荟萃分析,使用固定效应逆方差方法(fixed-effects inverse variance method)对各队列的效应值进行加权合并。
对识别出的遗传位点进行功能注释,使用ENCODE项目和EpiMap数据库中的注释数据,分析这些位点在子宫组织中的调控作用。使用MAGMA软件进行组织特异性富集分析,以确定这些遗传变异在不同组织中的表达特异性。
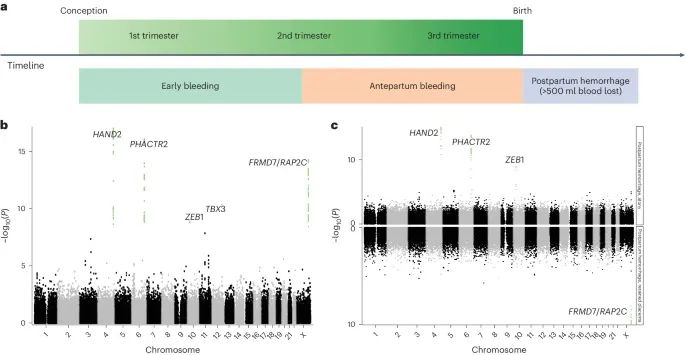
研究概述和曼哈顿图(Credit: Nature Genetics)
图a提供了研究的概述,描述了研究所涉及的三种出血表型的时间分布:早期出血(Early bleeding)、产前出血(Antepartum bleeding)和产后出血(Postpartum hemorrhage, PPH)。早期出血发生在妊娠的前20周内,产前出血发生在妊娠20周后到分娩前,而PPH发生在分娩后。
图b展示了PPH的全基因组关联分析结果:图中显示了所有检测到的单核苷酸多态性(SNP),横轴表示染色体位置,纵轴表示与PPH相关的统计显著性(-log10(P值))。通过功能性多重检验标准筛选出的显著SNP用绿色点表示,并标注了与之相关的基因名称(如HAND2、TBX3、RAP2C/FRMD7等)。
图c为PPH的两个主要病因:子宫收缩乏力(uterine atony)和胎盘滞留(retained placenta)分别绘制了曼哈顿图(Miami plot)。上半部分(顶部)显示的是与子宫收缩乏力相关的SNP,下半部分(底部)显示的是与胎盘滞留相关的SNP。绿色点表示通过多重检验标准筛选出的显著SNP,并标注了基因名称。
研究识别出了与PPH相关的五个位点,位于第4、6、10、12和X染色体上。这些位点涉及的候选基因包括HAND2、TBX3和RAP2C/FRMD7,且相关变异位点位于孕酮受体(progesterone receptor)的结合位点。
HAND2基因:在子宫内膜组织中的表达对胚胎着床和妊娠维持至关重要,之前的研究也表明该基因与早产和妊娠期长短相关。
TBX3基因:参与子宫功能的发育过程,对组织重塑和肌肉收缩有重要作用。
RAP2C/FRMD7基因:其功能尚不完全明确,但其变异与妊娠期有关。
HAND2基因在子宫内膜组织中的调控过程中起重要作用,这些基因变异与孕酮受体结合位点相关,表明PPH可能与孕酮信号传导的失调有关。PPH与出生体重、妊娠期和子宫肌瘤之间存在强遗传相关性,揭示了PPH的复杂遗传背景。
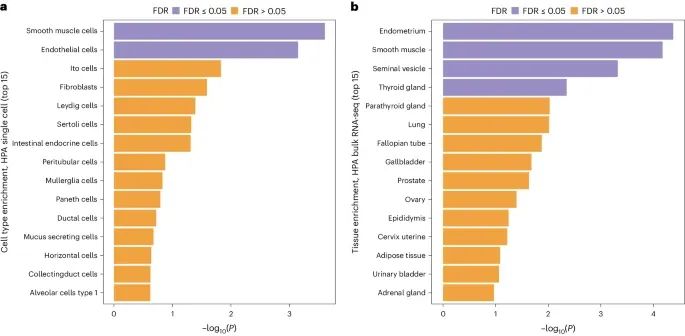
组织特异性富集分析(Tissue-specific enrichment analysis for PPH)(Credit: Nature Genetics)
单细胞层面的组织特异性富集分析(Single-cell tissue-specific enrichment analysis):图a展示了使用MAGMA软件进行的单细胞层面的组织特异性富集分析结果。横轴表示统计显著性(-log10(P值)),纵轴列出了不同细胞类型。图中显示,平滑肌细胞(smooth muscle cells)和内皮细胞(endothelial cells)在PPH相关基因的表达中特别富集,并在FDR(false discovery rate)小于5%的情况下显著富集。
批量组织层面的组织特异性富集分析(Bulk tissue-specific enrichment analysis):图b展示了批量组织层面的组织特异性富集分析结果。横轴表示统计显著性(-log10(P值)),纵轴列出了不同组织类型。图中显示,子宫内膜(endometrium)、平滑肌(smooth muscle)、精囊(seminal vesicle)和甲状腺(thyroid gland)组织在PPH相关基因的表达中特别富集,并在FDR小于5%的情况下显著富集。
研究发现,PPH与出生体重、妊娠期和子宫肌瘤之间存在强遗传相关性,这表明这些特征和疾病可能共享某些遗传基础。尽管妊娠早期出血在全基因组水平上未显示显著的关联信号,但与多种人类特征存在强遗传相关性,提示早期出血可能具有复杂的多基因病因。
染色体12上的位点:与足跟骨矿物质密度和男性前列腺特异性抗原水平有关,表明其在激素反应性组织中的作用。另外,这个位点与子宫肌瘤和子宫内膜异位症(endometriosis)相关。
染色体10和X上的位点:与子宫肌瘤和子宫内膜异位症相关。
染色体6上的位点:与教育程度的基因变异有关。
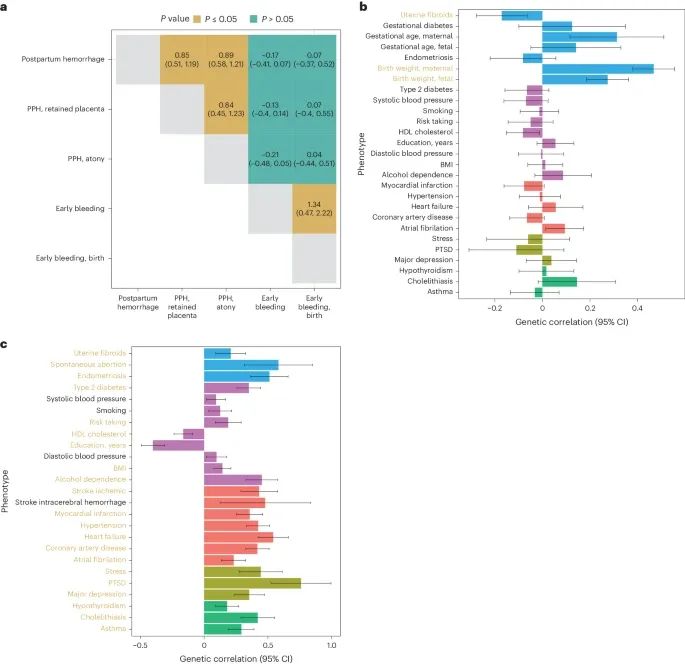
遗传相关性分析(Genetic correlation analysis)(Credit: Nature Genetics)
妊娠出血表型间的遗传相关性(Genetic correlations among pregnancy bleeding phenotypes):图a展示了所有妊娠出血表型之间的遗传相关性(cross-trait genetic correlation)。纵轴表示不同的妊娠出血表型,包括早期出血(Early bleeding, any outcome)、妊娠成功的早期出血(Early bleeding, birth)、由子宫收缩乏力引起的PPH(PPH, atony)、由胎盘滞留引起的PPH(PPH, retained placenta)和总的PPH(Postpartum hemorrhage)。横轴表示遗传相关性系数及其95% CI。结果显示,PPH与早期出血在遗传上没有显著相关性,而由子宫收缩乏力和胎盘滞留引起的PPH在遗传上几乎无法区分(遗传相关性系数为0.77,95%CI 为0.49-1.05)。
PPH与其他疾病和特征的遗传相关性(Genetic correlations between PPH and other traits and disorders):图b展示了PPH与多种疾病和特征的遗传相关性。纵轴列出了不同的疾病和特征,横轴表示遗传相关性系数及其95% CI。结果显示,PPH与胎儿和母体的出生体重(birth weight, fetal and maternal)以及母体妊娠期(gestational duration, maternal)有显著的正相关性,而与子宫肌瘤(uterine fibroids)有显著的负相关性。这些相关性在经过多重检验校正后依然显著。
早期出血与其他特征的遗传相关性(Genetic correlations between early bleeding and other traits):图c展示了早期出血与多种特征的遗传相关性。纵轴列出了不同的特征,横轴表示遗传相关性系数及其95% CI。结果显示,早期出血与多种特征存在显著的遗传相关性,包括社会经济和心血管特征(如体重指数BMI、吸烟、血压等)以及精神疾病(如创伤后应激障碍PTSD)。
HAND2和TBX3基因在胚胎着床和妊娠期调控中起关键作用。RAP2C/FRMD7基因簇的功能尚不明确,但其变异与妊娠期相关。PPH与孕酮信号传导失调相关,这些发现强调了孕酮在维持妊娠中的重要作用。孕酮受体结合位点的富集也支持了这一结论。
早期识别和正确管理PPH可以显著降低产妇的死亡和发病风险。该研究的发现为在临床前预测PPH风险提供了潜在的分子标志物,有助于开发更有效的预防策略。
尽管早期出血在全基因组水平上未显示显著的关联信号,但其与多种人类特征的遗传相关性表明其可能具有复杂的多基因病因。这一发现提示需要进一步研究以揭示早期出血的分子病理机制。
该研究通过识别与PPH相关的遗传位点,提供了对PPH遗传机制的深入理解,并为在临床前预测PPH风险以及采取预防措施提供了潜在的分子标志物。研究还强调了需要进一步研究来探索PPH和早期妊娠出血的分子病理机制,以更好地了解这些复杂的妊娠相关出血问题。
通过这些研究结果,科学家们不仅能够更好地理解PPH的遗传背景,还能揭示其与其他妊娠相关特征的关联,强调了孕酮在维持妊娠中的重要作用。这些发现为开发更有效的PPH预防策略提供了理论基础,有助于提高产妇和胎儿的健康水平。
参考文献
Westergaard D, Steinthorsdottir V, Stefansdottir L, Rohde PD, Wu X, Geller F, Tyrmi J, Havulinna AS, Solé-Navais P, Flatley C, Ostrowski SR, Pedersen OB, Erikstrup C, Sørensen E, Mikkelsen C, Bruun MT, Aagaard Jensen B, Brodersen T, Ullum H; FinnGen; Danish Blood Donor Study Genomic Consortium; Estonian Biobank Research Team; Nordic Collaboration for Womens and Reproductive Health; Magnus P, Andreassen OA, Njolstad PR, Kolte AM, Krebs L, Nyegaard M, Hansen TF, Feenstra B, Daly M, Lindgren CM, Thorleifsson G, Stefansson OA, Sveinbjornsson G, Gudbjartsson DF, Thorsteinsdottir U, Banasik K, Jacobsson B, Laisk T, Laivuori H, Stefansson K, Brunak S, Nielsen HS. Genome-wide association meta-analysis identifies five loci associated with postpartum hemorrhage. Nat Genet. 2024 Jul 22. doi: 10.1038/s41588-024-01839-y. Epub ahead of print. PMID: 39039282.
https://www.nature.com/articles/s41588-024-01839-y
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言

















#孕酮# #产后出血#
24