造影正常却是心梗,实例解析如何避免漏诊这类患者
2019-05-23 马铄 黄浩 卢聪 陈旸 中国医学论坛报今日循环
1例74岁女性患者,因“剑突下疼痛半年,加重2天”至我院急诊就诊。患者于半年前无诱因反复出现剑突下疼痛伴压榨感,自诉服用“磷酸铝凝胶、奥美拉唑肠溶片”后症状稍有缓解。2天前再次出现剑突下压榨感,疼痛剧烈,服用“磷酸铝凝胶、奥美拉唑肠溶片”等抑酸护胃药物处理后症状无好转。近期无发热、咳嗽、腹泻等病毒感染史,遂于我院急诊就诊。
病例简介
1例74岁女性患者,因“剑突下疼痛半年,加重2天”至我院急诊就诊。患者于半年前无诱因反复出现剑突下疼痛伴压榨感,自诉服用“磷酸铝凝胶、奥美拉唑肠溶片”后症状稍有缓解。2天前再次出现剑突下压榨感,疼痛剧烈,服用“磷酸铝凝胶、奥美拉唑肠溶片”等抑酸护胃药物处理后症状无好转。近期无发热、咳嗽、腹泻等病毒感染史,遂于我院急诊就诊。
急诊心电图示
窦性心率,伴房性早搏,V1~V2 呈rS形,Ⅰ、Ⅱ、V1~V4 ST改变伴T波倒置(图1);急诊腹部超声未见明显异常;急诊肌钙蛋白T:1197 ng/L(参考值<44 ng/L)。
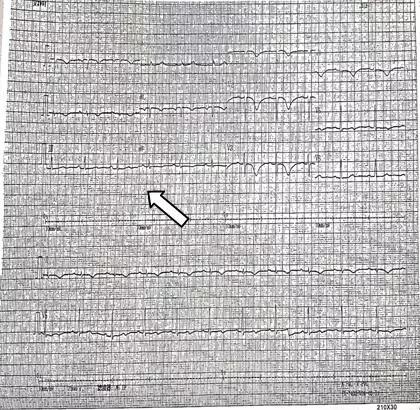
图1 急诊心电图
入院后检查
体温36.3℃,脉搏83 次/分,呼吸20次/分,血压155/82 mmHg 神智清楚,颈静脉无怒张,双肺呼吸音清,未闻及明显干湿啰音,心率83次/分,律齐,未闻及心包摩擦音,可闻及心尖区2/6级收缩期吹风样杂音。
入院后复查心肌酶,CK-MB同工酶质量3.4 ng/mL,肌红蛋白45.8 ng/mL,高敏肌钙蛋白Ⅰ为1221 ng/L。
血常规、尿常规、大便常规、肝功能、肾功能、电解质、淀粉酶、凝血、血脂、D-二聚体未见明显异常。
既往史
心脏彩超
左室轻度肥厚,舒张功能降低;主动脉硬化,主动脉瓣退变;三尖瓣轻度关闭不全,肺动脉收缩压偏高。
初步诊断
结合心电图及心肌酶学改变考虑冠心病,心肌梗塞可能。
治疗经过
因患者发病时间超过48小时暂予低分子肝素抗凝、口服阿司匹林和氯吡咯雷双联抗血小板聚集、瑞苏伐他汀稳斑、氨氯地平及缬沙坦降压、美托洛尔控制心室率、单硝酸异山梨酯扩冠、地尔硫唑解痉等处理后患者症状无明显缓解。
次日行冠脉造影,提示前降支近中段壁不光滑,回旋支远端狭窄40%,注射硝酸甘油后无明显变化,左室造影未见明显异常(图2)。
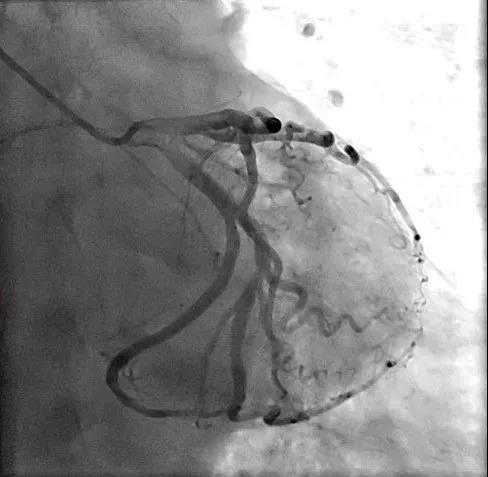
图2 冠脉造影
患者拒绝进一步行血流储备分数(FFR)、血管内超声(IVUS)及光学相干断层扫描(OCT)检查。
入院3天后患者诉症状减轻,复测心电图恢复正常,完善动态心电图未见明显异常。追问病史,患者自诉有长期“偏头痛”病史,行头颅MRI,提示双侧侧脑室旁散在点状缺血灶;考虑脑梗塞病变(图3)。
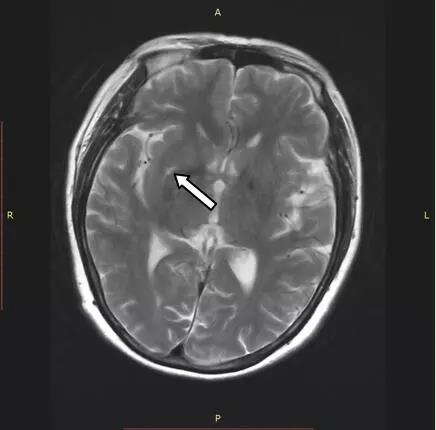
图3 头颅MRI
进一步行右心声学造影提示:心内水平大量右向左分流。提示:卵圆孔未闭(图4)。
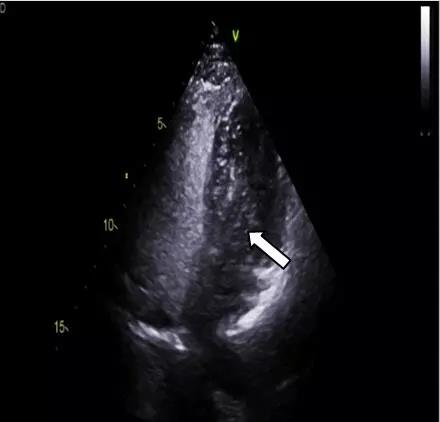
图4 右心声学造影
心脏MRI示:延迟增强室间隔远端见小片状明显强化区,小片状心肌梗死(图5)?
为排除患者心梗血栓来源,行双下肢静脉超声,未提示异常。
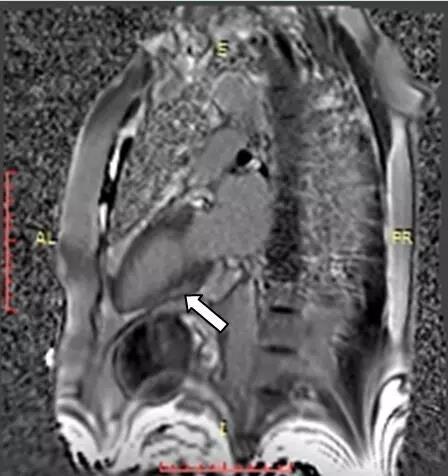
图5 心脏MRI
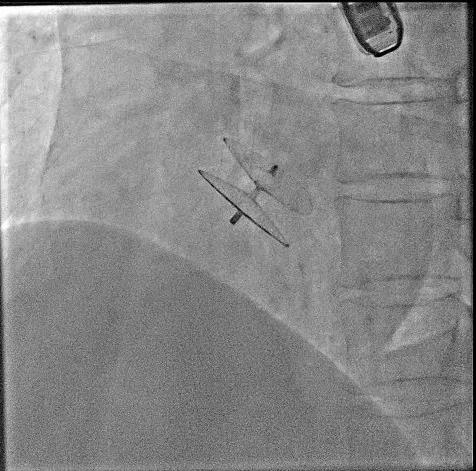
后询问患者意见行卵圆孔封堵术(图6)。
出院诊断
①非冠状动脉阻塞性心肌梗死;
②卵圆孔未闭,卵圆孔封堵术;
③高血压病2级,很高危组;
④脑梗死。
出院后继续栓稳斑,改善心肌缺血及降压治处理。
出院后随访1年未再发生剑突下疼痛且头痛症状明显缓解。
诊治体会
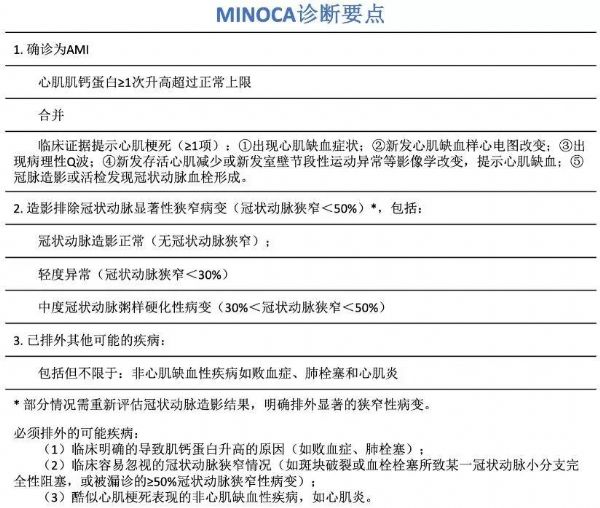
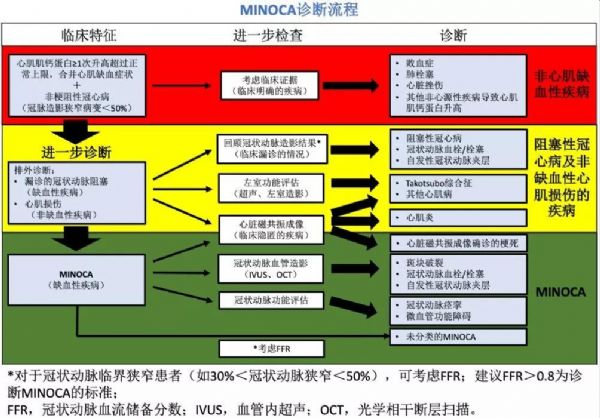
美国心脏协会(AHA)于2019年发布了MINOCA诊疗指导科学声明。
本例患者冠脉造影血管狭窄<50%且有心肌梗死表现符合MINOCA的诊断标准。
MINOCA的临床发病机制主要分为心外膜源性及微血管源性两大类。
其中心外膜因素包括冠脉痉挛和动脉粥样硬化伴血管正性重构即易损斑块因素。
一般而言,典型冠脉痉挛(CAS)患者会在夜晚或凌晨的静息状态下发生心绞痛,伴短暂的 ST 段抬高。本例患者发病时间不固定、入院后心电图仅有部分ST段轻度压低动态改变且冠脉造影未见明显痉挛影像改变不支持CAS。
斑块不稳定,可诱发斑块破裂,继而导致短暂的局部血栓形成以及自发地纤溶,最后引起冠脉远端血栓栓塞而导致 MINOCA,常见于有心血管疾病危险因素的女性,遗憾的是该患者未做进一步检查无法明确斑块的性质。
另外一类微血管源性主要包括短暂性左室心尖球形综合征(Takotsubo心肌病)、类心肌梗死病毒性心肌炎及微血管痉挛、冠脉栓塞等。
该患者无相关病史,且左室造影及心脏核磁共振显示检查不支持前两种因素,但有冠脉微血管痉挛及冠脉栓塞的可能。
尤其是患者声学造影证实患者存在卵圆孔未闭(PFO),心腔内存在右向左分流的压力梯度就有存在反常性栓塞(PE)即右心系统及静脉系统来源的栓子导致动脉系统栓塞可能。
PFO与PE的相关临床综合包括
不明原因的脑卒中;
偏头痛;
侧卧呼吸-直立性低氧血症;
正常冠状动脉的心肌梗死等。
该患者虽未发现静脉系统血栓来源,但有长期偏头痛史,且单纯冠脉微血管痉挛较少引起肌钙蛋白升高,故需警惕PFO合并冠脉PE可能。从随访来看患者治疗效果较好也支持目前诊断。
综上,MINOCA临床上并非少见,且发病机制多种多样,尤其是冠脉造影正常的患者,容易被误诊,从而错失最佳治疗时机。临床诊治上应做到个体化,并全面考虑多种因素,详细反复询问病史,与患者及家属充分沟通尽可能完善相关检查,明确疾病分层和治疗方案,改善患者预后。
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#解析#
62
#漏诊#
64
#造影#
53