
Fig. 1: Normal knee radiographs
图1:正常膝关节
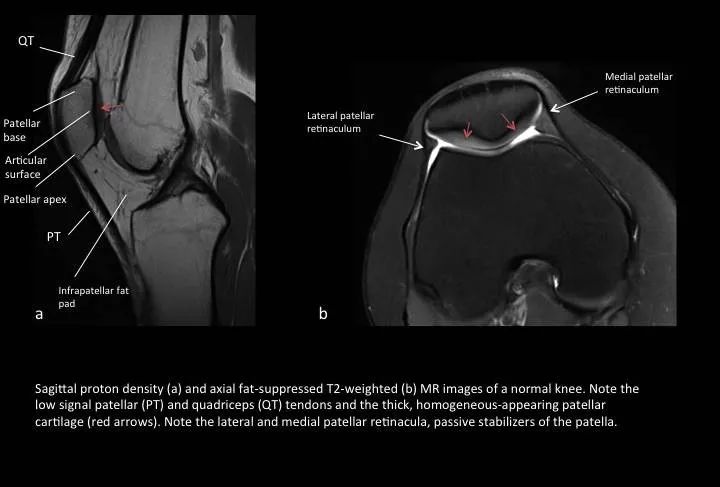
Fig. 2: Normal MR images
图2:正常膝关节MR图像
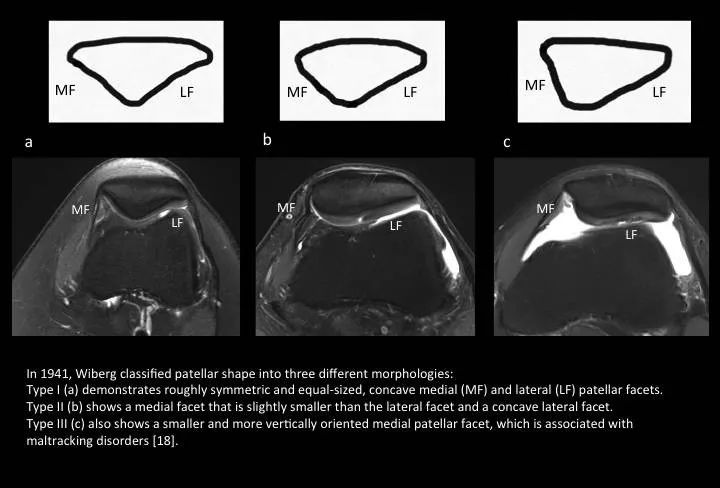
Fig. 3: Variations in patellar morphology
图3:髌骨形态变异
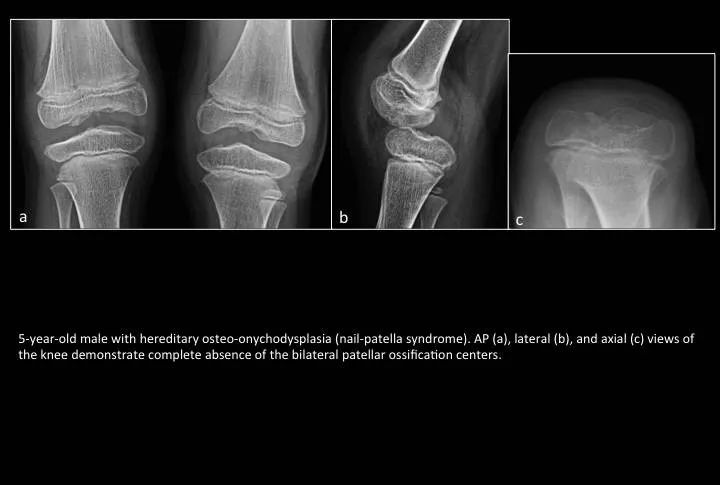
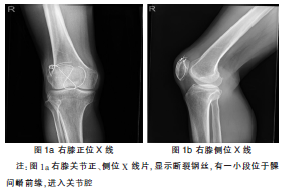
Fig. 4: Patellar aplasia
图4:髌骨发育不良
5岁男孩遗传性指(趾)甲-髌骨综合征(nail-patella syndrome)
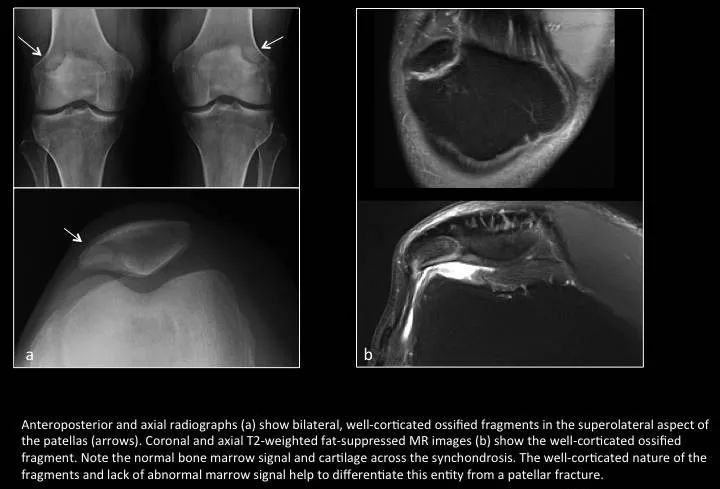
Fig. 5: Bipartite patella
图5:二分髌骨
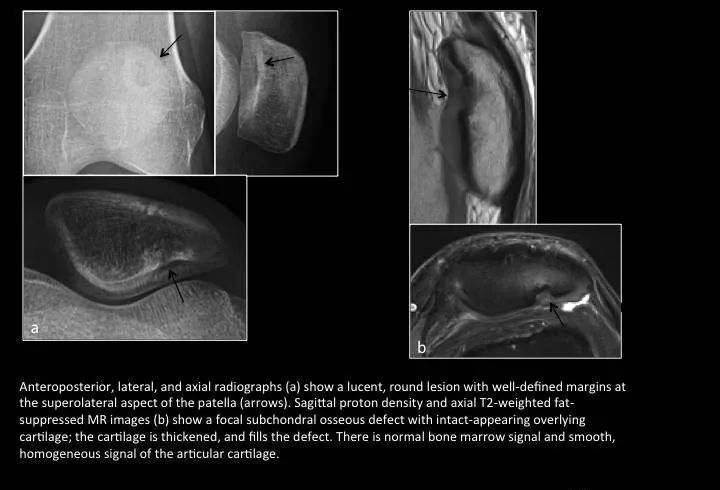
Fig. 6: Dorsal defect of the patella
图6:髌骨背侧缺损(DDP)
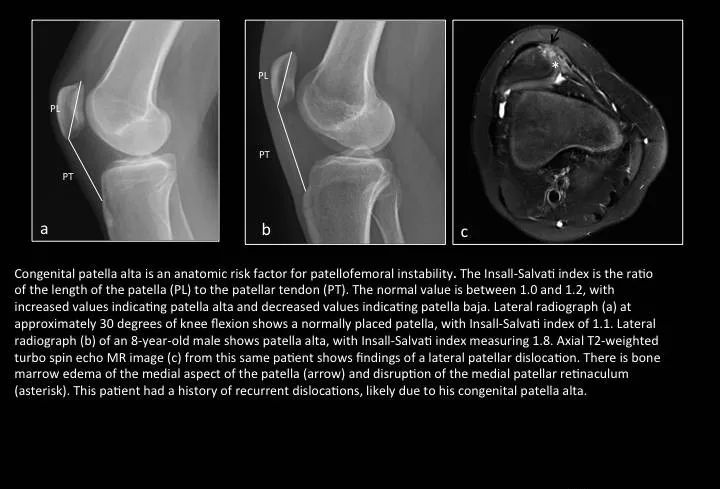
Fig. 7: Patella alta
图7:高位髌骨
a图正常位置髌骨,髌韧带长度(PT)/髌骨长度(PL)正常比值为1.0-1.2(国内文献一般小于0.8提示低位髌骨,大于1.2提示高位髌骨);b图PT/PL比值为1.8;c图示髌骨脱位状态,局部骨髓水肿。
高位髌骨通常无症状,尽管它是膝关节不稳定的重要解剖危险因素之一。
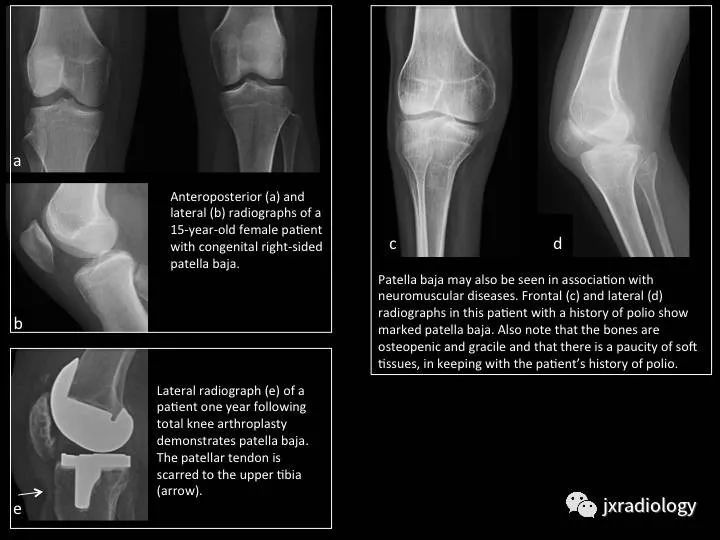
Fig. 8: Patella baja
图8:低位髌骨
a,b图,15岁女孩右膝先天性低位髌骨。
c,d图,低位髌骨也见于神经肌肉疾病;患者既往有脊髓灰质炎病史。
e图,人工膝关节置换后患者一年复查,侧位片提示低位髌骨;箭头是髌韧带疤痕形成。
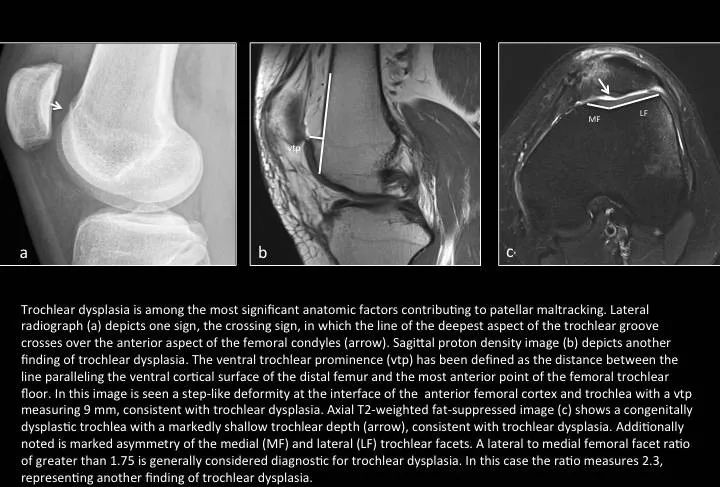
Fig. 9: Trochlear dysplasia
图9:(股骨)滑车发育不良
股骨滑车发育不良是指滑车沟前部的几何外形和深度存在的解剖学异常。可引起髌骨轨迹不良或慢性膝关节不稳。
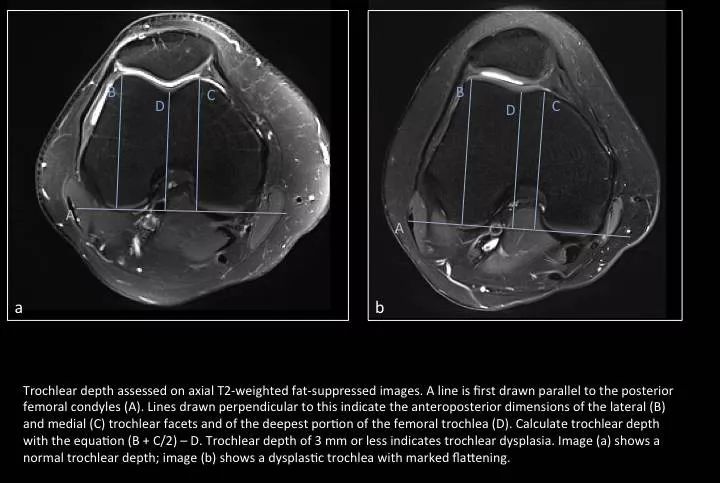
Fig. 10: Trochlear dysplasia – measurement of trochlear depth
图10:滑车发育不良--滑车深度的测量
计算公式:(B+C/2)-D;小于3mm提示滑车发育不良。
a图是正常的滑车深度,b图是滑车发育不良,呈扁平状。
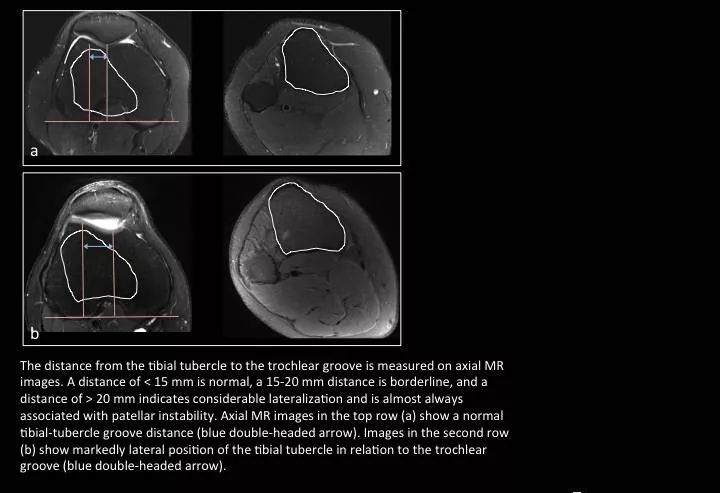
Fig. 11: Lateralization of the tibial tubercle
图11:胫骨结节的偏侧性
胫骨结节的偏侧性通过测量胫骨结节-股骨滑车间距离来定性,测量方法:分别选择通过胫骨结节的横断面图像,及通过股骨髁间窝呈“罗马拱门”形态的层面;勾画出胫骨结节的层面,通过软件和股骨髁间窝层面图像融合,在此新的图像上标记股骨后髁的切线作为参考线,然后分别过股骨滑车最低点和胫骨结节中点作股骨后髁切线的垂线,2条垂线的距离即为胫骨结节-股骨滑车间距离。意义:反映施加于膝关节的屈伸装置的外翻矢量。小于15mm正常;15-20毫米临界;大于20mm诊断髌骨不稳。a图是正常,b图提示髌骨不稳。
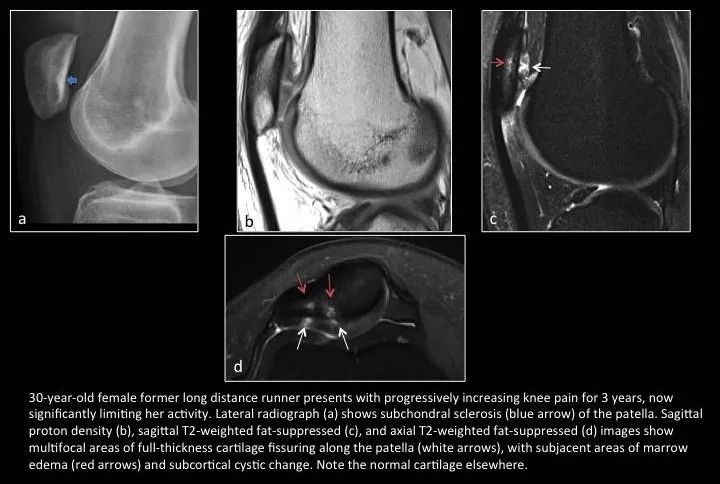
Fig. 12:Chondromalacia patellae
图12:髌骨软化症
女,30岁,长跑运动员,进行性膝关节疼痛3年;运动受限就诊。
a图蓝箭示髌骨软骨下骨质硬化;b,c,d图示多发局灶性全层软骨裂隙伴相软骨下骨髓水肿和皮质下囊变。
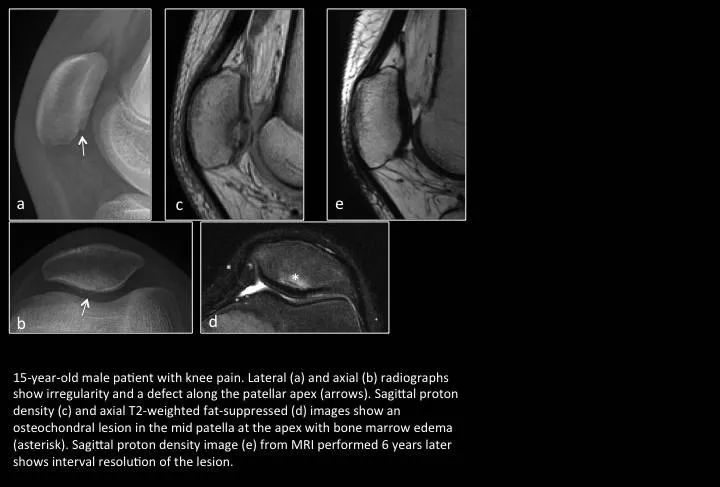
Fig. 13:Osteochondritis dissecans
图13:剥脱性骨软骨炎
15岁男孩,膝关节痛。a,b图示髌骨下级不规则 缺损;c,d图示局部骨软骨游离伴软骨下骨髓水肿;e图示6年后复查,病灶修复。
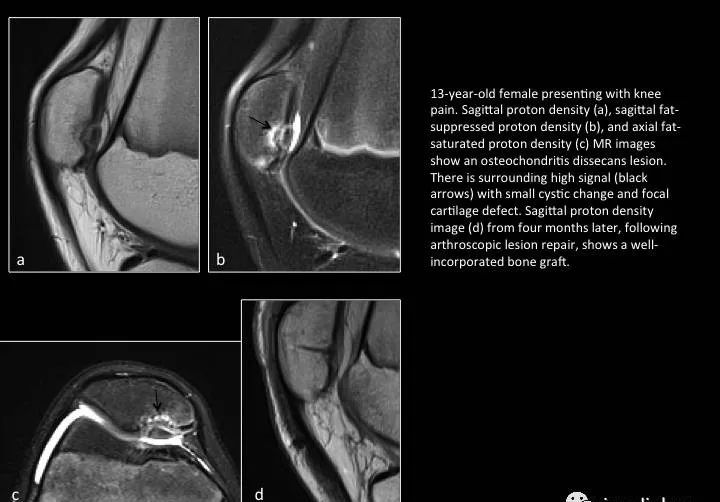
Fig. 14: Unstable osteochondritis dissecans lesion
图14:不稳定的剥脱性骨软骨炎
13岁女孩膝关节疼痛;a,b,c图示髌骨局部骨软骨病灶周围见液体信号影;d图关节镜修复后4个月复查,显示移植骨愈合良好。
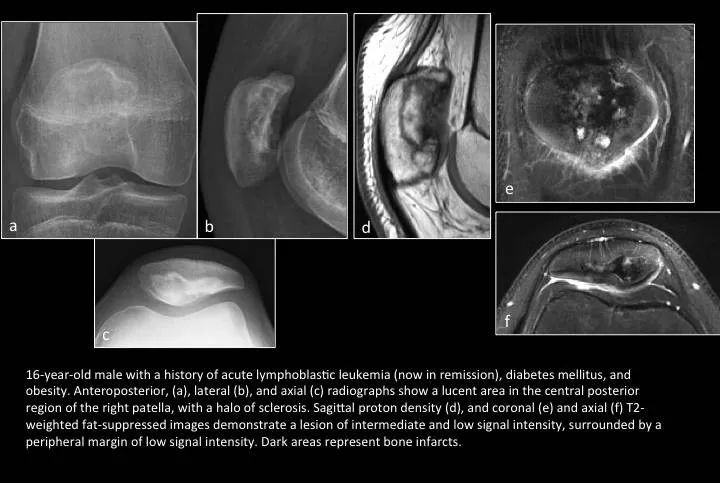
Fig. 15: Patellar osteonecrosis
图15:髌骨骨坏死
16岁男孩;急性淋巴结细胞性白血病(现缓解期)、糖尿病、肥胖病史。
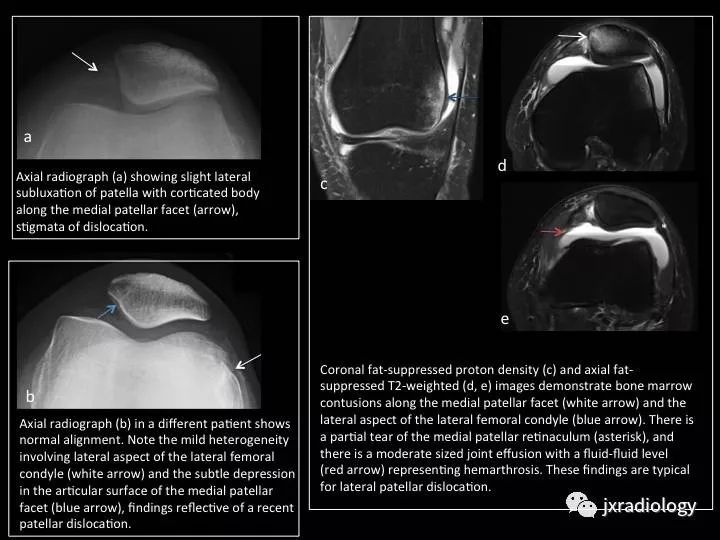
Fig. 16: Lateral patellar dislocation
图16:髌骨外侧脱位
慢性不稳定/复发性脱位患者,如果不积极治疗可能导致进行性软骨损伤和严重骨性关节炎。
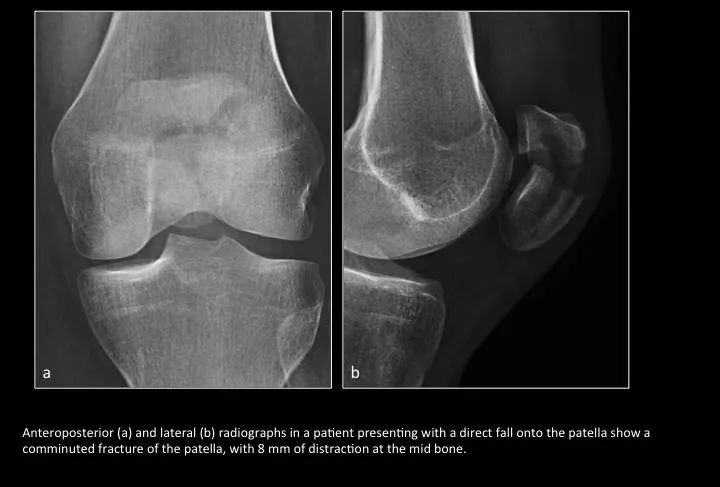
Fig. 17: Acute fracture of the patella
图17:髌骨骨折
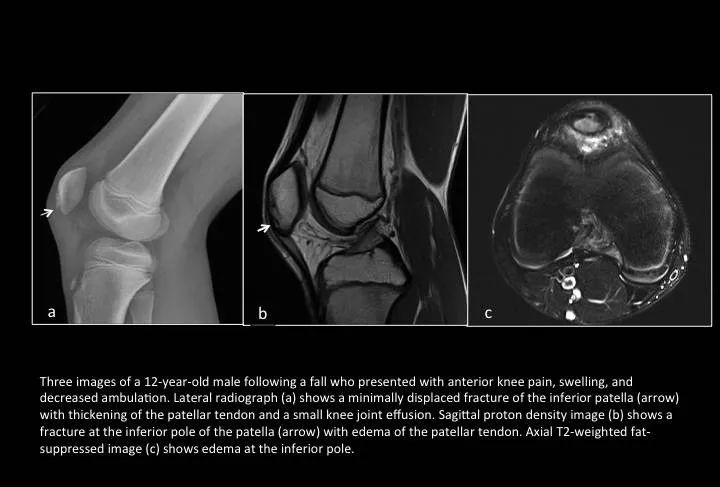
Fig. 18: Patellar sleeve avulsion fracture
图18:髌骨袖套状撕脱骨折
是儿童特有的一种髌骨骨折。因为髌骨软骨骨转化过程中的髌骨骺生长板,位于其骨化核周缘,骺板的增殖、肥大细胞带和初级钙化带薄弱,常不能耐受剪式应力而分离损伤。当膝关节处于半屈曲位股四头肌强烈收缩时,牵引髌骨向上,而髌韧带固定髌骨形成作用力和反作用力,髌骨下部的软骨受股四头肌强烈收缩而发生的撕脱性骨折,带有少量骨组织或无骨组织被拔除,呈套状。
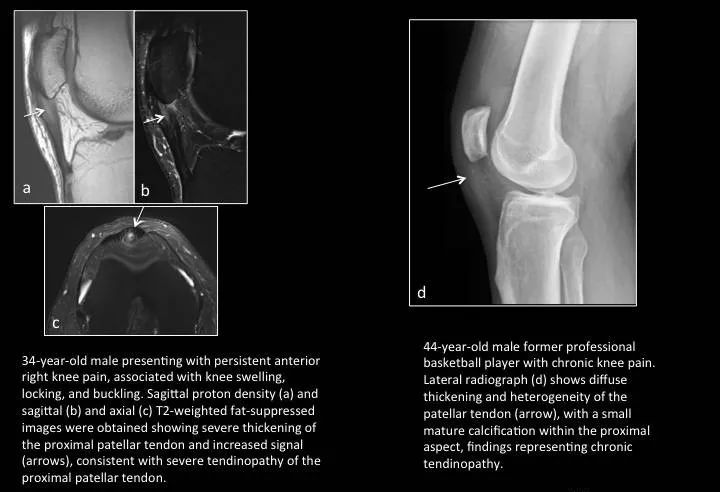
Fig. 19: Patellar tendinopathy
图19:髌腱末端病(髌腱腱病)
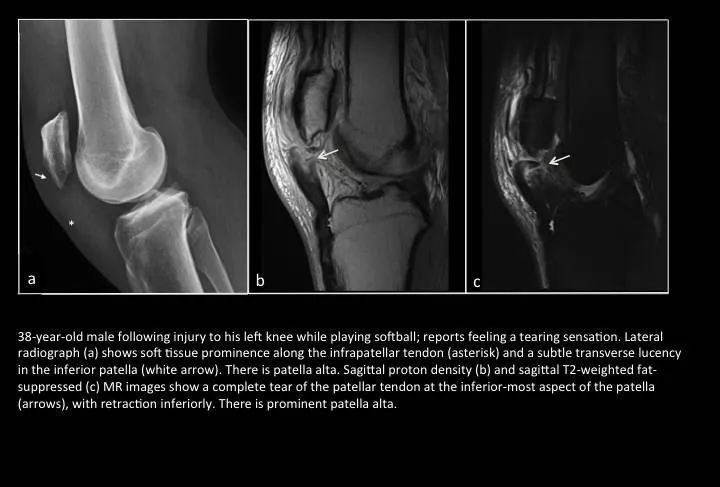
Fig. 20: Patellar tendon rupture
图20:髌韧带断裂
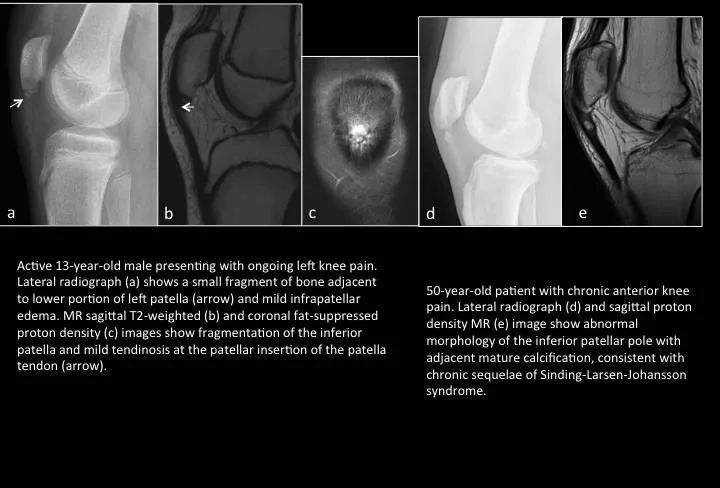
Fig. 21: Sinding-Larsen-Johansson syndrome
图21:辛丁一拉森一约翰逊氏病(髌骨骨软骨炎)
与胫骨结节骨软骨炎发病机制相同。
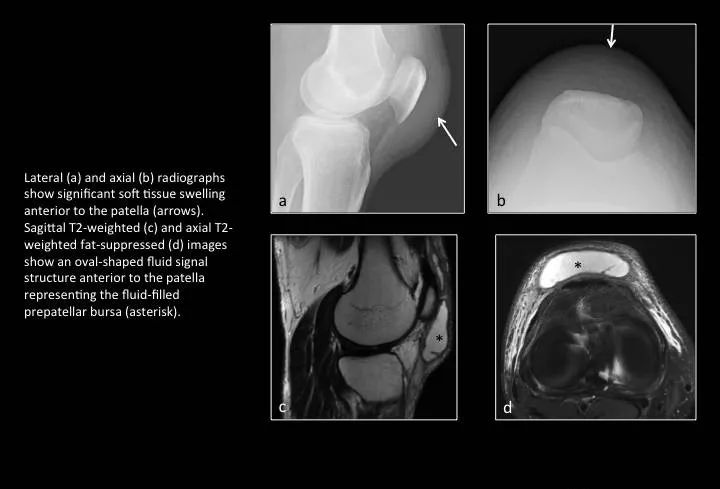
Fig. 22: Prepatellar bursitis
图22:髌前滑囊炎
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#正常解剖#
107
#变异#
84
#髌骨#
90
学习了
91