BMJ:自发性气胸临床综述
2014-05-20 MedSci MedSci原创
气体进入胸膜腔造成积气状态,称为气胸。该病发病率较高,在全球范围内影响着人类的健康,给社会带来严重的经济负担。如缺乏正确及时的处理,气胸亦可致命。 来自英国布里斯托大学呼吸内科的Maskell教授等就气胸的发病情况、病因、诊断、治疗策略以及未来的发展方向进行综述。文章发表在近期的BMJ杂志上。 气胸发病现状 1991年至1995年间,英国每年因气胸就诊的男性为24/10万人,女
气体进入胸膜腔造成积气状态,称为气胸。该病发病率较高,在全球范围内影响着人类的健康,给社会带来严重的经济负担。如缺乏正确及时的处理,气胸亦可致命。
来自英国布里斯托大学呼吸内科的Maskell教授等就气胸的发病情况、病因、诊断、治疗策略以及未来的发展方向进行综述。文章发表在近期的BMJ杂志上。
气胸发病现状
1991年至1995年间,英国每年因气胸就诊的男性为24/10万人,女性9.8/10万人,住院率男性为16.7/10万人,女性5.8/10万人。总体发病率指一定时期内特定人群新发生气胸的比率。
按此计算,英国每年因气胸住院为8000人次,每人次因气胸住院的平均住院日为1周左右,故气胸消耗了整个国家约50000床日数的医疗资源,住院病人引起的经济负担达1365万英镑,美国每年用于气胸治疗的费用也高达1.3亿美元。
气胸类型
根据发病原因,气胸可分为原发性自发性气胸、继发性自发性气胸、外伤性(医源性或其他)气胸。外伤性气胸不列为本综述讨论范围。
根据有无基础肺疾病,自发性气胸可分为原发性和继发性,两者在发病率、死亡率、症状轻重(发作时缺氧程度)、处理策略等方面有着明显的区别。尽管原发性气胸大多发生在无明显基础肺疾病的健康人,但此类病人大多会有一些未明确的肺部异常病变。
一个小样本的病例对照研究发现,27例非吸烟的原发性气胸患者中,81%在CT上可以看到肺气肿样的改变,而10例非吸烟的健康志愿者则均无此表现。由于存在基础肺疾病所致的心肺储备功能减少,继发性气胸的并发症发生率和死亡率均高于原发性气胸。
张力性气胸常可危及生命,必须紧急抢救处理。张力性气胸患者脏层胸膜破裂口呈单向活瓣,吸气时空气进入胸膜腔,呼气时空气不能胸膜腔内积气不能呼出,致使胸膜腔内积气越积越多,内压持续升高,压迫腔静脉使之回流障碍,同时也影响心脏输出功能。
临床上常需高浓度吸氧,锁骨中线第2肋间急诊穿刺减压,进一步安置胸腔闭式引流处理。由于张力性气胸影响血流动力学稳定,可危及生命,因此通常需要在影像学确诊之前作出紧急处理。张力性气胸的影像学表现为纵隔偏向健侧,部分患者由于患侧胸膜腔内压增高而出现患侧膈肌下陷、肋间隙增宽。
诊断
大部分气胸患者可通过典型临床特征诊断,小部分气胸患者症状不明显,需要依靠影像学检查诊断。气胸大多数起病急,常表现为突发胸痛、胸闷气急、但也有部分患者症状缺如。继发性气胸由于存在基础肺疾病,较原发性气胸患者症状明显或程度更重。
气胸体征主要表现为呼吸运动减弱、叩诊鼓音、听诊患侧呼吸音减弱或消失。低血压和心动过速提示可能存在张力性气胸。大部分患者可通过标准吸气相胸片确诊,因胸透不能提高气胸诊断准确率,故不推荐常规使用胸透检查。气胸的典型表现为外凸弧形的细线条形阴影,称为气胸线,线外透亮度增高,肺纹理消失,线内则为压缩的肺组织(图1)。
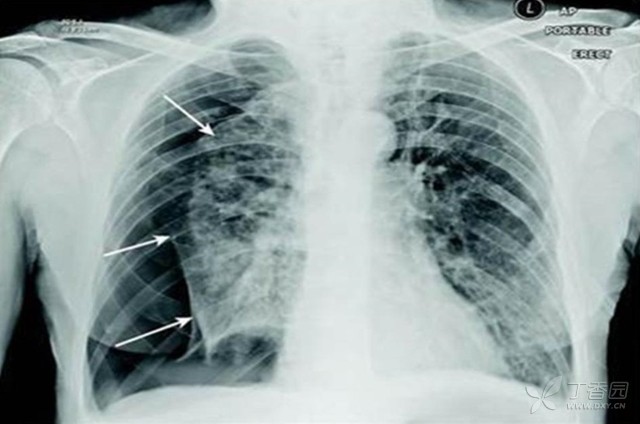
图1.重度COPD患者突发呼吸困难,胸片示右侧大量继发性气胸,白色箭头标记处为脏层胸膜包绕塌陷的肺组织。
仰卧位胸片气胸线往往表现不明显,需要积气量较大才能看到,而深沟征则可能是仰卧位时的唯一气胸征象,表现为胸膜积气导致肋膈角加大加深。
CT对于诊断气胸特异性和敏感性均较高,特别是诊断气胸合并其他复杂肺部病变,如余肺组织与壁层胸膜粘连形成的局限性气胸时,也可以简化影像学引导下的胸膜腔穿刺。
CT能够鉴别巨大肺大疱和气胸。巨大肺大疱多见于重度肺气肿患者,因肺大疱所在区域缺少肺纹理,影像学上可表现出类似于气胸的特征,但是胸片上肺大疱向周围膨胀,而气胸则呈胸外侧的透光带,气胸线与胸壁相平行。在CT上两者鉴别相对容易,可以避免对肺大疱患者抽气而引起气胸。
病因
1、原发性自发性气胸
吸烟为原发性气胸的最主要致病因素,Stockholm的一项回顾性研究纳入了138例原发性气胸患者,以及15000例来自同一区域的健康人群。结果显示,88%的患者吸烟,与不吸烟者相比,女性吸烟者发生气胸的相对危险比(Relative Risk)增加9倍,男性吸烟者则增加22倍。
另外该研究显示,气胸发生率与吸烟量呈明显的剂量反应关系。由于大麻本身造成的肺实质损伤,以及吸大麻需要更多的屏气和瓦氏动作,因此吸大麻也可导致气胸发生。
原发性气胸多见于瘦高体型的男性,可能由于瘦高体型男性的肺泡延伸到肺尖距离较远,导致肺泡壁较薄,因此容易导致气胸发生。气胸高有两个高发年龄段,原发性气胸多高发于15-34岁,而继发性气胸多见于50岁以上人群。
2、继发性自发性气胸
慢性阻塞性肺病(COPD)是继发性气胸的最常见病因,约57%的继发性气胸由COPD所致。随着COPD程度的加重,发生气胸的危险性也随之增加;约30%的继发性气胸患者FEV1低于1L。另外,哮喘、HIV所致的杰氏肺囊虫肺炎(Pneumocystis jirovecii pneumonia)、囊性肺纤维化、肺癌、肺结核、间质性肺病、子宫内膜异位等也可导致气胸发生。
胸内子宫内膜异位引起的气胸需要引起临床医生的重视。一项前瞻性研究显示,32例性手术治疗的女性气胸患者中,25%(8例)的患者气胸发作与月经相关,其中7例患者病理学证实有膈肌内膜异位。因此对于女性气胸患者需要考虑胸内子宫内膜异位的可能,对于后续的处理有着重要意义。
{nextpage}
气胸复发相关因素
1、原发性自发性气胸
吸烟是目前唯一证明的原发性气胸复发相关因素。一项纳入99例吸烟原发性自发性气胸患者的回顾性研究显示,经过4年随访,戒烟患者的复发率为40%,而未戒烟患者则高达70%。另外,男性原发性气胸患者复发率随身高增加而增加,开胸或胸腔镜手术治疗则可降低复发率。
2、继发性自发性气胸
继发性气胸因合并基础肺疾病,较原发性气胸易复发。一项纳入182例气胸患者的回顾性研究中,约一半患者行胸膜固定术,原发性气胸1年复发率为15.8,继发性气胸1年复发率则高达31.2%。
经胸腔镜或腋下小切口开胸等手术治疗可显著降低继发性气胸的复发率。据报道,继发性气胸经胸外科手术治疗术后,30个月的平均随访期内气胸复发率为3%,而另一研究显示86例未经手术治疗的继发性气胸患者在相同随访期内复发率为43%。
治疗目标
气胸患者早期处理目标主要是排除张力性气胸,缓解呼吸困难症状。由于继发性气胸患者症状较重,较易出现心肺功能不全,而原发性气胸患者则常缺乏临床症状,相对不易出现张力性气胸,故原发性气胸和继发性气胸的处理方式不同。
早期研究评估气胸治疗的主要指标为影像学表现好转,病人的临床症状则较少用于判定治疗方法的优劣,因此早期的指南较多地关注如何采取措施减少胸膜腔积气。气胸治疗的目标为排除张力性气胸,减少并发症,减轻气胸相关症状,减少住院,降低复发率,及时确定适宜手术治疗患者。
治疗方法
不同指南对于气胸的治疗建议存在明显差异。气胸的治疗方法有保守观察治疗、胸膜腔穿刺抽气、胸腔闭式引流、外科手术等。可根据患者的症状、血流动力学是否稳定、气胸量大小、气胸发生原因、初发或复发、初始治疗效果等选择治疗的合适方法。
不同指南对于原发性和继发性气胸的治疗建议的主要差别在会在下文列出。例如,不同指南对于气胸量大小的评价不同。英国胸科学会(BTS)定义侧胸壁与肺切缘的距离>2cm为大量气胸,而美国胸科医师学会(ACCP)则定义胸膜顶与肺尖距离>3cm为大量气胸。较ACCP指南而言,BTS指南的评价方法可更好地确定行“安全三角区域”胸腔闭式引流的适宜患者。
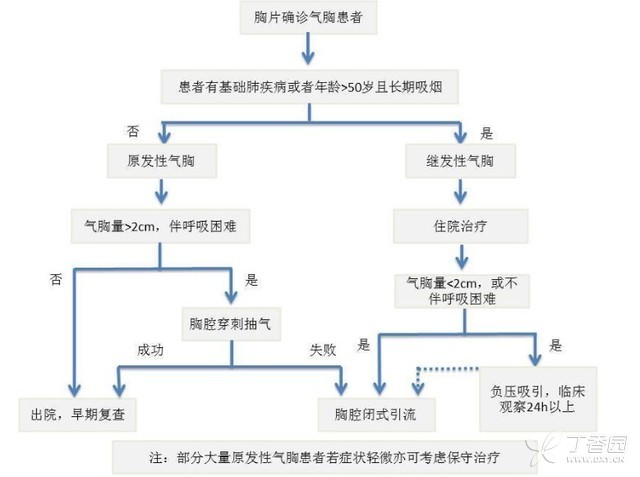
图2.最新BTS指南关于血流动力学稳定的气胸患者处理策略。
1、原发性自发性气胸
如胸膜腔破口闭合,由于肺毛细血管可自行吸收胸膜腔内积气,因此胸膜腔积气会逐渐减少。研究提示,保守治疗的患者每日可自行吸收胸腔内气体容积(胸片显示气胸面积)的2.2%。由于吸氧可使其吸收速度加快4倍,故对保守治疗患者常给予高浓度吸氧。
2001版ACCP指南和2010版BTS指南关于胸膜腔穿刺抽气的适应症不同,BTS指南推荐大量原发性气胸(>2cm)使用胸膜腔穿刺抽气治疗,而ACCP指南则推荐此类患者使用胸腔闭式引流,仅对于部分需要进一步外科治疗的大量气胸患者使用细管穿刺引流。
由于大口径外科套管穿刺引流治疗效果与细管穿刺引流接近,且细管穿刺可减少病人的不适,故两个指南均不推荐对原发性气胸患者使用大口径的外科套管引流,推荐应用Seldinger穿刺法置入细管引流(Seldinger穿刺法采用穿刺针穿入后送入导丝,退出穿刺针并沿导丝送入引流管至胸腔内,从而达到引流目的)。
一项纳入56例大量原发性气胸患者的前瞻性随机试验显示,胸膜腔穿刺抽气与胸腔闭式引流两者在治疗成功率和复发率上无明显差别,但胸膜腔穿刺抽气可明显减少住院天数,因此胸膜腔穿刺抽气可以用于治疗大量原发性气胸患者。
早期发表的Cochrane系统评价,尽管只纳入了一个单中心的随机对照研究,也提示胸膜腔穿刺抽气和胸腔闭式引流两者在早期效果和治疗1年后的效果相似,但前者患者住院率较低。
2、继发性自发性气胸
由于并发症多、症状明显且影响心肺功能,继发性气胸往往需要更积极地处理。ACCP指南和BTS指南也因此都推荐所有继发性气胸患者住院治疗。继发性气胸患者可行吸氧治疗,但对易发生CO2潴留的患者需谨慎。
尽管几乎所有患者最终都需要胸腔闭式引流,BTS指南还是推荐对于症状不明显的小量继发性气胸(1-2cm)患者尝试胸膜腔穿刺抽气治疗,而ACCP则不推荐。
相对于原发性气胸而言,继发性气胸的胸膜腔破裂口往往不易自行闭合,因此平均住院天数会延长,部分研究也证明继发性气胸患者的平均住院天数较原发性气胸患者延长10天以上。
气胸患者若持续48h胸膜腔破裂口未闭合,须胸外科医生会诊,给予个体化的治疗方案,根据复发风险和手术并发症发生风险等决定是否采取进一步的外科治疗。部分不适宜外科治疗的患者则需较长时间的保守治疗或创伤较小的治疗。
3、负压吸引
若经胸腔闭式引流后胸膜破口仍未愈合,水封瓶中持续气泡逸出,肺复张不完全,可考虑加用负压吸引。理论上负压吸引可通过增加胸膜腔内气体引流,使脏层胸膜与壁层胸膜接触而促进脏层胸膜破裂口愈合。但一项纳入23例气胸患者的随机对照研究结果却发现,负压吸引并不增加肺复张率,也并不减少住院时间。
因此BTS指南不推荐气胸患者常规使用负压吸引,仅推荐用于肺复张不佳的患者。作为高流量低压吸引治疗的部分,负压一般设为-10~-20cm H2O,高流量低压吸引可以减少漏气,同时也可避免吸入人体的气体大量进入胸管而减少了有效呼吸。另外,需注意由于肺复张过快可导致复张性肺水肿,胸腔闭式引流早期应避免使用负压吸引。
4、外科治疗
腋下小切口开胸与胸腔镜均已成功应用于复发性气胸的治疗。最近的一项随机对照研究共纳入66例原发性气胸和继发性气胸患者,对比腋下小切口开胸和胸腔镜治疗效果显示,两者在术后复发率(2.7%VS3%)和疼痛程度上无显著差异。但较腋下小切口开胸治疗而言,虽然胸腔镜治疗耗时较长,但术后患者满意度较高(以术后使用患侧手臂为准),恢复正常生活更快。
5、胸膜固定术
经胸管注入四环素类药物和滑石粉等硬化剂,以及手术过程中用纱布擦拭壁层胸膜或注入硬化剂,可诱发无菌性胸膜炎症,使脏层和壁层胸膜粘连,从而消灭胸膜腔间隙,该法称为胸膜固定术。经胸管注射硬化剂为化学性胸膜固定术,而经手术则为外科性胸膜固定术。为避免胸膜炎症引起的局部疼痛,胸膜固定需充分的胸膜麻醉和镇痛。
来自台湾的一项随机对照研究纳入了214例原发性气胸患者,评估使用米诺环素行胸膜固定术的效果,所有患者经细管行胸腔引流,按照随机对照原则选择使用或不使用胸膜固定治疗。结果显示,行胸膜固定治疗患者的1年复发率为29.2%,明显低于对照组的49.1%)。
但胸膜固定也受到一定的质疑。有研究显示不加行胸膜固定术患者1年复发率为33%,低于上述对照组的49.1%,另外胸膜固定需要住院两天。早期的小样本随机对照研究,对单纯胸腔闭式引流(对照组)和加用四环素或滑石粉行胸膜固定的复发率进行对比。经过4.6年的平均随访期,结果发现,行胸膜固定组患者复发率为8%,而对照组则高达36%。
由于外科手术可以明显降低气胸患者术后复发率,仅3%,低于报道提示的胸膜固定术的复发率,因此BTS指南认为化学性胸膜固定术仅适用于不适宜外科手术治疗的持续性漏气患者,不推荐作为首选治疗方法。
对患者的建议
气胸复发率高,因此需要告知患者哪些症状提示气胸复发,需要及时就诊。
BTS指南推荐所有患者在气胸初发2-4周后需在呼吸科就诊,复查气胸吸收情况,检查是否存在基础肺疾病,以及是否需要进一步的治疗。患者在症状消失后可考虑参加正常工作和活动。但剧烈运动和身体碰撞运动需在影像学提示气胸完全消失后方可进行。
需告知患者戒烟可显著降低原发性气胸的复发,相对危险降低约40%,以帮助其成功戒烟。尽管戒烟为临床治疗外最有效降低气胸复发的方法,但气胸患者戒烟成功率很低,研究显示80%以上的患者在气胸发作后仍继续吸烟1年以上。
1、潜水
由于水下活动可增加气胸复发率,且在潜水上升过程气胸量又会加大,增加张力性气胸发生风险,因此BTS指南建议对于未行确切方法(如胸膜部分切除术)治疗的患者应终生避免潜水。而对于专业潜水员,气胸发作后需行胸膜部分切除术等治疗,方可重新开始潜水。
2、乘坐飞机
虽然乘坐飞机本身并不增加气胸发生风险,但在高空上可加重气胸病情,后果严重,故对于未行胸腔闭式引流的气胸患者应避免乘坐飞机,需经治疗或者影像学资料提示气胸吸收消失后方可乘坐飞机。
对于既往气胸发作者,则需根据气胸复发可能性,以及其对于气胸发作的耐受程度决定是否乘坐飞机。英国民用航空局允许气胸患者行胸腔闭式引流治疗成功两周后乘坐飞机。
治疗新方法
1、保守治疗
BTS指南推荐对于无明显胸闷气急症状的小量气胸(侧胸壁与肺边缘的距离<2cm)行保守治疗,对于大量气胸但症状轻微者也可以考虑保守治疗。目前澳大利亚正进行的一项随机对照研究,对于采用不同方式治疗大量气胸患者,保守治疗(临床观察病情稳定后出院)和标准治疗(胸膜腔穿刺抽气,必要时行胸腔闭式引流)8周后的肺复张、临床症状、并发症、复发等情况进行了比较。
2、漏气量化
与传统水封瓶相比,新型数字化胸腔闭式引流系统可以量化气胸患者漏气情况。该系统主要用于胸外科术后长期肺漏气的处理,也可用于气胸患者早期分类,区分容易发生持续漏气的患者与那些胸腔闭式引流效果较好的患者。
3、支气管内活瓣
支气管内活瓣主要用于肺气肿患者非手术减容治疗以及气胸患者持续性漏气的治疗。经气管镜置入段或亚段支气管置入单向活瓣,使远端肺塌陷,在减少空气进入远端肺组织的同时不影响气体呼出。
之前有研究报道采用支气管单向活瓣治疗40例持续性漏气患者,其中25例为自发性气胸,93%(n=37)的患者漏气减少或消失,48%(n=19)患者漏气完全消失。目前来看,作为一种非手术治疗方法,支气管活瓣可应用于对传统保守治疗效果不佳的气胸患者,但需进一步的前瞻性试验证明。
4、自体血液输注
有研究报道应用胸膜腔内自体血液输注治疗44例晚期COPD,继发性气胸,以及胸腔闭式引流7天后持续漏气患者,该方法成功降低了治疗后第13天的漏气率,安慰剂注射组仅9%(n=1)的患者漏气停止,而行1-2mL/Kg自体血液注射组则有高达73%(n=16)的患者漏气停止,且对于漏气量小的患者效果较好。
胸腔内自体血液输注也有一定的并发症,14%的患者出现了低热,但经抗生素治疗后体温迅速恢复正常。该研究提示对于手术治疗风险较大的患者,胸腔内自体血液输注可以作为化学性胸膜固定术的一种有效替代选择。
5、日间治疗
Heimlich单向活瓣可替代水封瓶连接胸腔闭式引流管,为气胸患者提供了方便的日间门诊治疗选择,有很好的应用前景。一项纳入48例原发性气胸患者的随机对照试验中,所有患者于急诊室就诊,行Heimlich单向活瓣治疗或胸腔穿刺抽气治疗。
结果显示两者住院率无显著差别,分别为44%(n=11)、61%(n=14)。初次复诊时,24%(n=6)的Heimilich单向活瓣治疗患者肺完全复张,而行胸腔穿刺抽气治疗的患者仅4%(n=1)肺完全复张,患者对于两个方法都容易耐受。Heimilich单向活瓣治疗患者平均3.5天拔出胸管。
一项系统评价(n=1235)评估了Heimlich单向活瓣治疗的效果,虽然该系统评价纳入了大量的非随机对照试验数据,可能存在一定的偏差,但其结果显示Hemilich单向活瓣治疗的总体成功率为85.8%,其中门诊治疗患者的成功率为77.9%。
Hemilich单向活瓣治疗可降低患者住院率和并发症发生率,并发症发生率仅1.7%。未来需进一步的大样本的随机对照试验评估Heimlich单向活瓣在气胸治疗中的价值。
未来研究方向
1、保守治疗是否安全,其有效性和可行性如何?这是最近正在进行的随机对照试验,以及Cochrane系统评价的主题。
2、Hemilich活瓣治疗是否为一种安全方便,可流动的治疗方法?
3、目前气胸的发病率?
4、是否可以根据复发风险高低,对初发的原发性自发性气胸患者进行分级?
非专科医生需了解要点
1、气胸常表现为突发胸痛和呼吸困难,但也有少部分患者可无明显症状。
2、大部分患者可经胸片确诊,但有时也需要CT诊断。
3、根据患者是原发性还是继发性气胸选择合理的治疗方法。
4、血流动力学不稳定提示张力性气胸可能,需立即锁骨中线第二肋间穿刺减压。
5、戒烟可降低原发性自发性气胸复发风险。
6、气胸患者需行确切治疗或影像学确诊气胸吸收后方可乘坐飞机,英国民航局建议气胸完全吸收2周后乘坐飞机。
综述要点总结:
1、无基础肺疾病的原发性自发性气胸往往与吸烟相关。
2、继发性自发性气胸与基础肺疾病相关,其症状较多较重,并发症亦较多,易致张力性气胸。
3、张力性气胸需要紧急诊断和处理以免死亡。
4、吸烟增加气胸的发生及复发风险,故对于气胸患者应推荐戒烟。
5、复发性气胸患者再次复发可能性较大,故推荐外科手术治疗
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








#自发性气胸#
72
#BMJ#
81
#气胸#
92
#自发性#
67